دوره 21، شماره 81 - ( 5-1400 )
جلد 21 شماره 81 صفحات 127-87 |
برگشت به فهرست نسخه ها
Download citation:
BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:



BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:
Abdolahtabar H, Sajjadi H, Sam Aram E, Tajmazinani A. (2021). The institutional context of the health system and its developments in Iran. refahj. 21(81), 87-127.
URL: http://refahj.uswr.ac.ir/article-1-3792-fa.html
URL: http://refahj.uswr.ac.ir/article-1-3792-fa.html
عبدالله تبار هادی، سجادی حمیرا، سام آرام عزت الله، تاج مزینانی علی اکبر.(1400). بستر نهادی نظام سلامت و تحولات آن در ایران رفاه اجتماعی 21 (81) :127-87
متن کامل [PDF 557 kb]
(2501 دریافت)
| چکیده (HTML) (10688 مشاهده)
متن کامل: (1897 مشاهده)
مقدمه
رفاه اجتماعی دارای ابعاد و مؤلفههای مختلفی است که دراینبین، «سلامت» بهعنوان یکی از ابعاد اصلی رفاه موردتوجه و تأکید قرار میگیرد. اهمیت سلامت هم از دیدگاه عملی و هم از دیدگاه نظری مورد تأکید قرار گرفته و یکی از مؤلفههای اصلی سیاستگذاری اجتماعی دولتها بهحساب میآید. سلامت میتواند بهعنوان یکی از شاخصهای اصلی کارآمدی نظامهای سیاسی در نظر گرفته شود. یکی از ویژگیهای اساسی سیاستگذاری سلامت این است که تأمین و ارتقای سلامت جامعه یک کنش متقابل و پدیدهای دوسویه بین جامعه و دولتمردان است. از یکسو تصمیمهای سیاسی، فرهنگی، اقتصادی، اجتماعی و بینالمللی بر سلامت مردم یک جامعه تأثیر میگذارند و دولتها در برنامهریزیها و تصمیمگیریهایشان باید شرایط اجتماعی و اقتصادی جامعه را در نظر داشته باشند؛ و از سوی دیگر ویژگیهای فرهنگی، اجتماعی و رفتاری مردم و نگرش آنان به سلامت و بهداشت بر موفقیت یا عدم موفقیت اقدامات دولتها و سیاستگذاریهای آنها تأثیر میگذارد و در جریان این کنش متقابل، «نظام سلامت» دچار تغییر و تحول میشود و بررسی روند تغییرات و تحول آن موضوعی است که میتواند به روشنشدن مسیر آینده آن کمک کند.
بر اساس منابع موجود، یکی از دلایل اصلی ناکامی در تحقق اهداف سیاست اجتماعی بهطور عام و سیاست سلامت در ایران، عدم دستیابی به اهداف برنامههای توسعه است. نبود بحثهای نظری و روشمند درباره درک درست شرایط اجتماعی ـ تاریخی، داشتهها و ناداشتههای جامعه ایران و قبیلهای اندیشیدن، در عدم تحقق برنامههای توسعه بسیار مؤثر بوده است (افراخته، 2019). نتیجه دخالت دولتها و سیاستگذاری در سلامت، در کشورهای مختلف نتایج متفاوتی به دنبال داشته است. در بسیاری از کشورهای توسعهیافته نظام سلامت کارآمد و پویا توانسته است با ارائه خدمات سلامت به شهروندان رضایت آنان را جلب کند و در برخی کشورهای دیگر (عمدتاً کشورهای درحالتوسعه) استقرار نظام سلامت و سیاستگذاریهای آن نتایج چندان رضایتبخشی به دنبال نداشته است. این امر نشان میدهد که نهاد سلامت همانند سایر نهادها و ویژگیهای اجتماعی تحتتأثیر شرایط تاریخی و موقعیتی جامعهای قرار دارد که در آن شکلگرفته و رشد کرده است.
در ایران بعد از تشکیل دولت مدرن در سال 1304 و با توجه به ساختار اقتصاد سیاسی کشور، دولت کنشگر اصلی سیاست اجتماعی تلقی شده و عملکرد دولتها نقش عمدهای در عرصه سیاستگذاری و عمل در ابعاد مختلف سیاست اجتماعی ازجمله سیاست سلامت داشته است. بعد از انقلاب اسلامی سال 1357 نیز سلامت همواره یکی از مهمترین مباحث و حوزههای عمل دولتها بوده و بهخصوص در یکی دو دهه گذشته ساختارهای سلامت در کشور تغییر و تحولات زیادی را شاهد بوده است که پیامدهای آن در وضعیت بهداشت و سلامت مردم کمابیش مؤثر بوده است.
وجود مسائلی از قبیل تغییر در بروز و شیوع انواع بیماریها و ظهور موارد نوپدید، مشکلات مرتبط با دارو (وابستگی ارزی، قیمتگذاری، کیفیت و ...)، بیمه (پوشش جمعیتی، روش بیمهگری، رضایت مردم و ...)، ضعف بخش تحقیقات در توسعه همهجانبه بخش بهداشت و درمان، فقدان همکاری بین بخشی و تعدد در مراجع سیاستگذاری و نظارت، اقتصاد بهداشت (دولت، مشارکت مردم و ...)، افزایش انتظارات و تقاضای مردم با توجه به رویکرد جدید به سلامت و رفاه اجتماعی، وجود نارضایتی در برخی از اقشار جامعه نسبت به خدمات بهداشتی و سلامت و تمرکز عمده خدمات مرتبط با سلامت در پایتخت نشان میدهد هنوز تا رسیدن به حد مطلوب و مناسب خدمات بهداشتی درمانی در جامعه فاصله داریم (شورای بهداشت و درمان سازمان برنامهوبودجه، 1998). همچنین، به باور سجادی و همکاران (2009) «با وجود دستاوردهای قابلتوجه در حوزه سلامت در سالهای اخیر، تداوم مشکلات در برخی حوزهها ضرورت توجه به نقش عوامل دیگر، به ویژه عوامل اجتماعی و نیز استراتژیهای مرتبط با سیاستگذاری سلامت را نشان میدهد». همچنین، توسعه سیاست اجتماعی اثرگذار مستلزمِ مطالعه زمینهمند سیاست اجتماعی (در این تحقیق سیاست سلامت) با تأکید بر زمان، مکان و شرایط خاص است و این امر لزوم توجه و بررسی زمینه نهادی نظام سلامت را نشان میدهد.
در مقاله حاضر با هدف شناخت ریشه برخی از این مسائل و چالشها، تأثیر ویژگیهای سیاسی، اقتصادی، اجتماعی و فرهنگی بر چگونگی شکلگیری نظام سلامت در ایران و نیز «کارگزاران» و «عوامل» مؤثر بر فرازوفرودهای این نظام و نیز مهمترین عوامل تأثیرگذار و جهتبخش در سیاستگذاریها و اقدامات نظام سلامت از سال 1304 تاکنون مرور و بررسی میشوند. به عبارت بهتر میتوان گفت این پژوهش جهت پاسخ به سؤال زیر به انجام میرسد: «مهمترین کارگزاران و عوامل تأثیرگذار در سیاستگذاری و اقدامات نظام سلامت در ایران از زمان تشکیل این نظام تا سال 1394 کدامند و نقش و تأثیر آنها در ایجاد وضعیت کنونی نظام سلامت چه بوده است؟»
مبانی نظری
نظامهای سلامت تحتتأثیر چهار نیروی محرک، دائماً در پی اصلاح خود هستند. این محرکها شامل هزینههای فزاینده در مراقبتهای سلامت، انتظارات فزاینده شهروندان، محدودیت منابع مالی دولتها برای پرداخت هزینههای سلامت و تردید نسبت به کارایی نظام مستقر در برآورده کردن اهداف نظام سلامت است (پیکانپور و همکاران، 2018؛ به نقل از رابرتز و همکاران، 2003). تأثیرگذاری این محرکها و هدایت و مدیریت آنها وابسته به ویژگیهای سیاستگذاری اجتماعی به طور عام و سیاستگذاری سلامت در هر کشور است. ازاینرو، یکی از راههای بررسی و تحلیل نظام سلامت، کاوش در فرایند سیاستگذاری اجتماعی یا تحلیل سیاست اجتماعی است.
برای بررسی سیاست اجتماعی رویکردهای مختلفی وجود دارد که اسپیکر (2013، 200-197) آنها را تحت عنوان اصلاحگرایی، تاریخگرایی، کارکردگرایی، نظریه تضاد و رهیافت نهادی برشمرده است. با توجه به هدف تحقیق حاضر، رویکرد نهادی مورداستفاده قرار میگیرد. به اعتقاد کیم (2004) دیدگاه نهادگرایی به دو دلیل سهم عمدهای در ادبیات سیاست اجتماعی دارد: اولاً این نظریه به نقش فعال و مستقل نهادهای دولتی و نیمهدولتی در توسعه دولت رفاه تأکید دارد؛ دوم، اینکه با دقتی که در توجه به زمان رویدادهای تاریخی و وابستگیهای متقابلشان فراهم میکند، یک رهیافت تاریخنگاری برای وضعیتها و فرایندهای واقعیِ ایجاد و تحقق سیاستهای دولت ارائه میکند (قاراخانی، 2011).
نهادگرایان بستر سیاسی، فرهنگی، اجتماعی و اقتصادی را در عملکرد اقتصادی و توسعه بسیار حائز میدانند. ازاینرو، به اعتقاد آنها هنگامیکه تصمیمگیران در حکومت یا قوه قانونگذاری تصمیم به وضع قواعد جدید میگیرند با محدودیتهایی مواجه میشوند و آنچه این محدودیتها را تبیین میکند «اهمیت تاریخ» است. بهعبارتدیگر، این محدودیتها میتوانند نتیجه شرایط خارجی یک کشور (برای مثال رابطهاش با همسایگان و قدرتهای بزرگ) یا شرایط داخلی (برای مثال ساختار قومی ـ اجتماعی یا وجود منابع طبیعی با ارزش و سهلالوصول) باشد (دلفروز، 2014، 21). همینطور تغییر ایدههای دولتها بر تغییر سیاستها اثری تعیینکننده دارد (آلکاک و همکاران، 2012). سیاست سلامت بهعنوان بعدی از سیاست اجتماعی از این قاعده مستثنی نیست، زیرا شیوهای که یک جامعه به مسئله سلامتـبیماری توجه دارد، عمیقاً متأثر از ارزشهای اجتماعی، سنتهای سیاسی و تاریخی آن است.
در رویکرد نهادگرایی، مفهومهایی چون درجه رسمیبودن نهادها، شبکهها، ساختارهای حقوقی و مقرراتی، شکلهای سازمانی، ترتیبات نهادی و حکمرانی نقش مهمی در تدوین سیاستها و تصمیمگیریهای توسعه دارند (فرجیراد، 2012، به نقل از ایزدی و همکاران، 2017). بر این اساس، در عرصه سلامت کنشگران و عاملان نهادی مختلفی وجود دارند که دارای نقشها، مسئولیتها، ظرفیتها، ارتباط با سایر کنشگران و عاملان و نیز قواعد و مشوقهایی هستند که این روابط را هدایت میکنند. نکته قابلتوجه این است که عواملی که بر نقشها و مسئولیتهای کنشگران مختلف تأثیر میگذارند، از درون خود عرصه کنش سرچشمه نمیگیرند، بلکه توسط بستر نهادی کلی که آن را در بر گرفته است، ایجاد شدهاند. والت و گیلسن (1994) برای تحلیل سیاست سلامت چارچوبی را تحت عنوان «مثلث سیاست سلامت» ارائه دادهاند که بر اهمیت محتوای سیاست، فرایند سیاستگذاری و چگونگی استفاده از قدرت برای اِعمال سیاست تأکید میکند.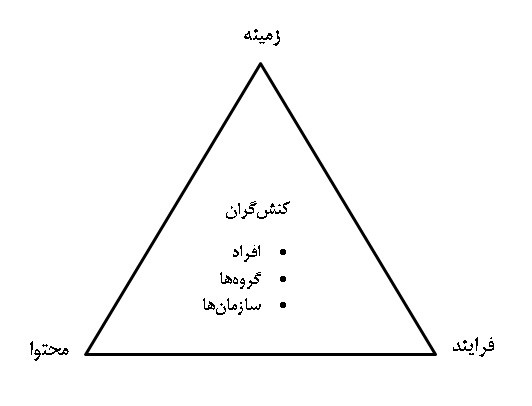
این مثلث یک رویکرد ساده به ارتباطات بینبخشی جهت سیاستگذاری در بخش سلامت است و بر این اصل تأکید دارد که چهار عامل در سیاستگذاری سلامت تأثیرگذارند و با یکدیگر در تعامل و ارتباط هستند. برای مثال، کنشگران تحتتأثیر زمینهای که در آن زندگی و کار میکنند، قرار میگیرند. زمینه از عوامل متعددی مانند عدم ثبات، ایدئولوژی، تاریخ و فرهنگ تأثیر میپذیرد و فرایند سیاستگذاری، تحتتأثیر کنشگران و جایگاه آنها در ساختار قدرت و ارزشها و انتظارات این کنشگران قرار میگیرد و محتوای سیاست، بیانگر بخشی یا تمامی ابعاد مذکور است (بیوز و همکاران، 2005).
رویکرد نهادگرا بر این نکته تأکید دارد که موفقیت در پیادهسازی یک الگو یا چارچوب، تنها منوط و مشروط به قابلیتهای اجتماعی، اقتصادی و فرهنگی یک کشور یا منطقه نیست، بلکه از دیگر محورهای اساسی آن این است که چه کسانی و چگونه در این عرصهها تصمیم میگیرند (ایزدی و همکاران، 2017؛ به نقل از مککارتی، 2011). جانسون (2005) پنج مجموعه نهادی اصلی از کارگزاران درزمینه سیاست اجتماعی را شناسایی کرده است: دولت، جامعه مدنی، بخش خصوصی، خانواده و نهادهای بینالمللی. البته، به نظر وی دولت معمار اصلی سازههای سیاست اجتماعی و نیروی محرک مهم در پسِ اصلاحات اجتماعی تلقی شده است. بههرحال، سیاست اجتماعی با تمامی این کارگزاران ارتباط متقابل دارد و خود این کارگزاران هم بهعنوان بخشی از بستر نهادی از آن تأثیر میگیرند و هم خود بخشی از عوامل مؤثر بر سیاست اجتماعی هستند (غفاری و حبیبپور، 2014، 156). برِسنِن و همکاران (2014) نیز دولت و مدیریت میانی را اصلیترین مؤلفههای زمینه نهادی نظام سلامت میدانند.
آنچه در مثلث والت و گیلسون (1994) برای ما حائز اهمیت است، زمینه یا بافت است که به عوامل منظم -سیاسی، اقتصادی و اجتماعی، هم در سطح ملی و هم بینالمللی ـ که ممکن است بر سیاست سلامت تأثیرگذار باشند، اشاره میکند. لیشتر (1979) این عوامل را به چهار دسته تقسیم میکند:
عوامل موقعیتی کمابیش گذرا، بیثبات و وابسته به شرایط هستند که ممکن است بر سیاست تأثیر داشته باشند (مثلاً جنگ، خشکسالی). این عوامل را گاهی «رویدادهای کانونی» مینامند. این امر ممکن است یک رویداد خاص و لحظهای مانند زمینلرزه باشد که ممکن است در ساختمان یک بیمارستان تغییراتی ایجاد کند؛ یا یک امر طولانی و تدریجی باشد که شناخت مردم از یک مسئله جدید را کمرنگ کند.
عوامل ساختاری مؤلفههای نسبتاً تغییرناپذیر جامعهاند. آنها نظام سیاسی و مقدار باز یا بستهبودن فضا و فرصت برای جامعه مدنی جهت مشارکت در مباحث و تصمیمات سیاسی را شامل میشوند. همچنین نوع اقتصاد و بافت اشتغال را در بر میگیرند. برای مثال، جایی که دستمزد پرستاران پایین باشد یا فرصتهای شغلی برای کسانی که آموزش دیدهاند وجود ندارد، کشورها با امکان مهاجرت افراد حرفهای به جاهای دیگر مواجه میشوند. عوامل ساختاری دیگری نظیر «ترکیب جمعیتی» و «پیشرفتهای فنی» سیاست سلامت یک جامعه را تحتتأثیر قرار میدهند. برای نمونه، کشورهای دارای جمعیت سالمند هزینههای بیمارستانی و دارویی بالاتری برای سالمندانشان میپردازند؛ یا مثلاً پیشرفتهای فنی باعث افزایش زایمان به روش سزارین در میان زنان بسیاری از جوامع شده است.
عوامل فرهنگی نیز بر سیاست سلامت تأثیرگذارند. در جوامعی که سلسلهمراتب رسمی اهمیت زیادی دارد، ممکن است سؤال پرسیدن یا به چالش کشیدن مقامات بلندپایه یا سیاستمداران ارشد مشکل باشد. به دلیل موقعیت اقلیتهای نژادی یا تفاوتهای زبانی ممکن است برخی از گروههای خاص از حقوق خود یا خدماتی که باید دریافت کنند بیاطلاع بمانند. در برخی کشورها که زنان نمیتوانند بهراحتی به خدمات سلامت دسترسی پیدا کنند یا در جاهایی که نسبت به برخی بیماریها سوگیری منفی وجود دارد (ازجمله سل یا اچآیوی)، برخی از دولتها سیستم ویزیت در منزل را راهاندازی کردهاند. عوامل مذهبی هم میتوانند بهشدت بر سیاستها تأثیر بگذارند.
عوامل بینالمللی یا خارجی که به وابستگی درونی بیشتر دولتها منجر میشوند و بر حاکمیت و همکاری بینالمللی تأثیر میگذارند. بههرحال، بسیاری از مشکلات سلامت که حکومتهای ملی با آن روبهرو میشوند، نیازمند همکاری بین سازمانهای ملی، منطقهای و چندجانبه است. بهعنوانمثال، ریشهکن کردن فلج اطفال در بسیاری از مناطق جهان بهواسطه کنش ملی و منطقهای و در برخی مواقع با همکاری سازمانهای بینالمللی ازجمله WHO اتفاق افتاده است. بههرحال، اگر یک دولت ایمنسازی همه کودکان در برابر فلج اطفال را مدیریت کند و پوشش و حمایت را حفظ کند؛ ویروس فلج اطفال میتواند توسط افرادی که در کشور همسایه ایمنسازی نشدهاند وارد شود (بیوز و همکاران، 2005).
بهطور خلاصه، بستر نهادی نظام سلامت و کنشگران و عوامل تأثیرگذار در آن را میتوان بهصورت شکل 2 نشان داد.
وزارت بهداشت، درمان و آموزش پزشکی (2017) در بررسی «سیر تاریخی نظام سلامت از زمان تشکیل رسمی وزارت بهداری از 1353 تا 1396» پنج دوره تحول از هم تفکیک کرده است: دهه اول تحول (1353 تا 1362)- تشکیل وزارت بهداری و بهزیستی و سازمانهای منطقهای بهداری استان و شروع استقرار شبکه بهداشتی-درمانی کشور در قالب الگوی جدید نظام ارائه خدمت (در این دهه درواقع نحوه ارائه خدمت توسط تیم بهداشتی-درمانی بازسازی میشود). دهه دوم تحول (1363 تا 1372) دهه تشکیل وزارت بهداشت، درمان و آموزش پزشکی است. در این دهه سیاست ادغام نظام ارائه خدمات با نظام آموزش عالی علوم پزشکی شکل میگیرد تا بهاینترتیب تربیت و تأمین نیرو منطبق با نیازهای خدمات سلامت جامعه باشد. به عبارتی در این دوره تمرکز روی تأمین و تدارک منابع صورت میگیرد. دهه سوم تحول (1373 تا 1382) دهه تصویب و ابلاغ قانون بیمه همگانی درمان، اجرای طرح خودگردانی بیمارستانها با تکیه بر دستورالعمل نظام نوین مدیریت بیمارستان، تشکیل سازمان بیمه خدمات درمانی و شورای عالی بیمه درمان و اجرای آزمایشی طرح اداره هیئتامنایی بیمارستانها است. در این مقطع، سیاستگذاران به موضوع تأمین منابع مالی بخش سلامت توجه ویژهای نشان میدهند و برای جبران هزینههای نظام مراقبت بهویژه در حوزه درمان، به نظام بیمه درمان و کمک از جیب مردم رومیآورند. دهه چهارم تحول (1383 تا 1392) دهه تصویب قانون نظام جامع و ساختار رفاه و تأمین اجتماعی و تشکیل وزارت رفاه و تأمین اجتماعی است. درواقع در این مقطع زمانی تمام تمرکز سیاستگذار به جهت اجحاف به جیب مردم و سردرگمی مردم دریافت بهینه خدمات با کیفیت، به سمت تأمین منابع مالی پایدار و تقویت نظام ارجاع از سطح یک به دو و آن هم فقط در سطح روستا معطوف میشود. دهه پنجم تحول (از سال 1393 تاکنون) دهه تدوین و اجرای طرح تحول سلامت با هدف رفع چالشها و مشکلات نظام سلامت است.
این تقسیمبندی صرفاً تحولات ساختاری و درونی نهاد سلامت را در بر میگیرد و اشاره چندانی به محتوای سیاستها و یا عوامل درونی و بیرونی مؤثر بر تغییرات مذکور ندارد؛ اینکه این تغییرات تا چه حدی متأثر از تحول و رشد درونی نظام سلامت و تا چه اندازه متأثر از عوامل و شرایط محیطی ازجمله برنامههای عمرانی و توسعه است. همچنین مبنای تقسیمبندی در این پژوهش صرفاً بازههای زمانی دهساله است که نمیتواند مبنای تحلیلی بسیار مناسبی جهت مورد استناد قرار گرفتن باشد.
نصراللهپور شیروانی و موعودی (2013) به بررسی عوامل مؤثر بر سیاستگذاری در بخش سلامت و سپس چالشهای سیاستگذاری در نظام سلامت ایران پرداختهاند. آنها چهار عامل مؤثر بر سیاستگذاری سلامت را نام بردهاند که با یکدیگر در تعامل و ارتباط هستند: کنشگران، زمینه، فرایند سیاستگذاری و محتوای سیاست. آنها مهمترین مشکلات نهاد متولی سلامت در ایران را به شرح زیر نام بردهاند: نارسایی ساختار سازمانی، ضعف مدیریت منابع انسانی، ناکارآمدی مدیریت فناوری، ضعف بهینهسازی مصرف دارو، گذر یا تغییرات جمعیتی و برخی عوامل زمینهای دیگر.
روش
در رابطه با روش انجام تحقیق بیکر (2010، 332) مینویسد: «اگر موضوع موردمطالعه مربوط به گذشته است یا موضوعی از گذشته دور دنبال میشود و وقایع و تحولات در طول زمان بررسی میشود باید از روشهای تاریخی سود جست». همچنین به نظر مردوخ روحانی (2014) «به سبب اهمیت پویایی سیاستگذاری در تعیین سرنوشت و ماهیت کنونی نهادهای اجتماعی، عموماً بررسیهای حوزه سیاستگذاری دارای رویکرد تاریخی است». ازآنجاکه برای بررسی روند سیاستگذاری سلامت در یک سده اخیر در ایران باید بر دادههای موجود (دادههایی که قبلاً گردآوری شدهاند) که بر شواهدی از گذشته دلالت دارند، تمرکز کنیم لذا تحقیق حاضر از نوع تاریخی است و با توجه به موضوع موردبحث، کتابها و نوشتههای مرتبط با نظام سلامت، قوانین و برنامههای مرتبط با بهداشت و سلامت، آییننامهها و دستورالعملها، اسناد بالادستی (اسناد و مدارک دولتی) و ... موردبررسی قرار میگیرند تا عوامل مؤثر بر تحولات نظام سلامت در ایران شناسایی و تحلیل شود. برخی از منابع مورداستفاده در این پژوهش در جدول شماره 1 معرفی شدهاند.
جدول 1- برخی از منابع تاریخی مورداستفاده در پژوهش
یافتهها
الف. کارگزاران سیاست اجتماعی مرتبط با نظام سلامت
دولت: بعد از تشکیل دولت پهلوی در ایران (1304 ش.) حکومت مرکزی مسئول اصلی تدارک خدمات اجتماعی پایه، ازجمله سلامت شده است و تحولات نظام سلامت را در چارچوب برنامهها و سیاستهای دولتی میتوان تحلیل کرد. بعد از انقلاب نیز دولت تکفل ارائه خدمات اجتماعی را بر عهده گرفت و در اصول قانون اساسی صراحتاً بر آن تأکید کرد؛ بنابراین، نقش اصلی در این تحولات بر عهده دولت است. آرمان تجدد و دولتـملتسازی در دوره حکومت پهلوی (فوران، 2013) و گسترش عدالت اجتماعی بعد از انقلاب اسلامی 1357 و در دوره حکومت جمهوری اسلامی (دشمنگیر و همکاران، 2019؛ صفریشالی، 2016) که هسته اصلی برنامهها و سیاستهای اقتصادی، اجتماعی و فرهنگی بودهاند، توسط دولتها اتخاذ و پیگیری شدهاند. ایجاد زیرساختها و تدوین خطمشی و سیاستهای نظام سلامت کاملاً در اختیار دولتهای مستقر بوده است.
جامعه مدنی: سازمانهای غیردولتی (در سطوح ملی و بینالمللی)، انجمنهای محلی، سازمانهای مذهبی، خیریهها و جنبشهای اجتماعی را شامل میشود (جانسون، 2005). درزمینه بهداشت و سلامت بهغیراز بیمارستان و درمانگاههای وقفی و خیریهها، هرازگاهی جنبشهای اجتماعی رخ میداده و بر سیاست اجتماعی نیز تأثیرگذار بودهاند. ازجمله این جنبشها میتوان به تأسیس حزب توده در اوایل دهه 1320 اشاره کرد که درزمینه سیاست اجتماعی با شعار «کار برای همه، آموزش برای همه، بهداشت برای همه» این باور عمومی را جا انداخت که دولت به لحاظ اخلاقی مسئول فراهمکردن نیازهای اولیه و اساسی شهروندان است (آبراهامیان، 2015). نهضت ملیشدن نفت در اواخر دهه 1320 و اوایل دهه 1330 علاوه بر کوتاه کردن دست بیگانگان از منابع نفت ایران باعث شد تا درآمدهای زیادی نصیب دولت شود، هرچند بخش زیادی از این درآمد هزینه تقویت دیوانسالاری و ارتش حامی شاه و دربار شد (فوران، 2013)؛ اما تغییرات ملموسی را در تأسیس زیرساختهای بهداشت و درمان ایجاد کرد. قیام 15 خرداد 1342 در واکنش به اجرای سیاستهای انقلاب سفید علاوه بر اینکه دولت را به توجه به مقوله عدالت اجتماعی واداشت (در برنامههای چهارم و پنجم عمرانی به عدالت اجتماعی و توجه به روستاییان و عشایر اشاره شده است)؛ زمینه انقلاب سال 57 و دگرگونی حکومت مستقر و درنتیجه تغییر سیاستهای نظام سلامت را فراهم کرد. وقوع انقلاب اسلامی در سال 1375 علاوه بر دگرگون کردن حکومت، ایده و آرمان سیاست اجتماعی را بر محور برقراری و گسترش عدالت اجتماعی قرار داد و تغییرات ساختاری و محتوایی در نظام سلامت و سیاستهای آن متأثر از این تغییر نگرش است.
بخشخصوصی: به لحاظ نظری، خصوصیسازی در سیاست اجتماعی به دلایلی مانند کاهش هزینههای جمعیت تحت پوشش، وجود رقابت، کاهش هزینههای اداری و غیره دارای اهمیت است. توجه به این امر در برنامههای توسعه و سیاست سلامت ایران قبل از انقلاب برای اولین بار در برنامه چهارم عمرانی دیده شد و تا حدودی اجرایی شد و برنامه تعدیل اقتصادی و کاهش تصدیگری دولت در بخش سلامت در دستور کار قرار گرفت، اما به دلیل ناکامی برنامه پنجم (تجدیدنظر شده) در عمل و سپس وقوع انقلاب اسلامی به فراموشی سپرده شد (آلیاسین، 2013). از آنجا که بعد از انقلاب، دولت (وزارت بهداری) متولی تمام امور مربوط به خدمات بهداشت و درمان شد و اقتصادی دستوری و دولتی پیگرفته شد بخش خصوصی تقریباً بهطور کامل از عرصه خدمات سلامت کنار رفت. سپس، در اولین برنامه توسعه دوباره سیاست تعدیل اقتصادی و خصوصیسازی مطرح شد. سپردن بخشی از امور درمان و آموزش پزشکی به بخش خصوصی و اجرای طرح خودگردانی بیمارستانها بخشی از این فرایند است. بههرحال تا سال 1394 کمتر از یکسوم از فعالیتهای حوزه سلامت به بخش خصوصی واگذار گردیده است (وزارت بهداشت، درمان و آموزش پزشکی، 2017).
خانواده: یکی از کارگزاران سیاست اجتماعی خانواده است که البته نقش آن نسبت به گذشته کمرنگتر شده است؛ بهعبارتدیگر، امروزه تدارک رفاه اجتماعی به یک نظام پیچیدهتر و ترکیبیتر از گذشته تبدیل شده است و خانواده کمتر از گذشته خدمات رفاهی را ارائه میکند. با وجود بحثهای گستردهای که بین طرفداران رویکردهای رفاهی مختلف بر سر جایگاه و نقش خانواده در تدارک رفاه افراد وجود دارد؛ قبل از انقلاب، در ایران ارائه خدمات سلامت (بهخصوص بیمه) به افراد بر اساس موقعیت شغلی و محل سکونت سرپرست خانوار تعیین میشده است. نظامیان، کارمندان دولت و کارگران رسمی کارخانهها و صنایع و اعضای خانوادههای آنها، افراد ساکن شهرهای بزرگ (بهویژه تهران) و سپس مراکز استانها در اولویت دریافت خدمات بهداشتی و درمانی و بهبود شرایط محل زندگی و ... قرار داشتهاند (مرندی و همکاران، 2014، 7-356). ساکنان حاشیه شهرها، روستاییان، عشایر و افرادی که در استخدام رسمی دولت نبودهاند معمولاً بهرهای از خدمات سلامت نبرده و متکی به حمایتهای خانواده خویش بودهاند. بعد از انقلاب، با توجه به تلاش جهت گسترش عدالت اجتماعی، توجه به اقشار محروم و ضعیف جامعه (شامل حاشیهنشینان شهری، کارگران روزمزد و فصلی، روستاییان و عشایر و ساکنین شهرهای دورافتاده) در دستور کار قرار گرفت و بهنوعی دولت نقش حامی و تأمینکننده خدمات بهداشتی را بر عهده گرفت اما تأمین خدمات درمان کماکان بر اساس موقعیت شغلی و وضعیت اقتصادی خانوادهها تعیین میشود. طرحهایی از قبیل بیمه روستاییان و بیمه همگانی که در برنامه سوم توسعه بعد از انقلاب موردتوجه قرار گرفتند (برنامه سوم توسعه، 2000) طرحهایی بودند که در برنامه پنجم عمرانی هم به آنها توجه شده بود، هرچند در عمل توفیق چندانی نیافتند.
نهادهای بینالمللی: مؤسسههای چندجانبه نظیر بانک جهانی و صندوق بینالمللی پول؛ کمککنندگان بینالمللی؛ مؤسسههای سازمان ملل نظیر سازمان بهداشت جهانی، برنامه توسعه سازمان ملل، صندوق کودکان سازمان ملل و مؤسسه تحقیقات توسعه اجتماعی سازمان ملل ازجمله نهادهاییاند که اقدامات آنها به طور مستقیم و غیرمستقیم بر سیاستهای بهداشت و سلامت تأثیرگذارند (جانسون، 2005). شاخصترین نهاد درزمینه سلامت، سازمان جهانی بهداشت است که رابطه کاری ایران با آن از سال 1327 با تصویب قانون الحاق ایران به سازمان و تأسیس سازمان همکاری بهداشت بینالمللی در ایران در 1330 آغاز شده و با راهاندازی دفتر نمایندگی آن در سال 1363 در تهران افزایش یافت (وزارت بهداشت، درمان و آموزش پزشکی، 2017). توسعه برنامههای بهداشتی و رصد تغییرات آمارهای سلامت در ایران با راهنمایی و مشورت این سازمان انجام شده است. برنامه توسعه سازمان ملل از سال 1345 در ایران نمایندگی داشته و درزمینه رفع چالشهای مربوط به محیطزیست، کاهش تأثیر بلایای طبیعی بر توسعه اقتصادی و اجتماعی، قرار دادن مبارزه با بیماریهایی چون ایدز، سل و مالاریا در برنامهها و گفتگوهای توسعه ملی به ایران کمک کرده است. صندوق کودکان سازمان ملل متحد (یونیسف) که همکاری آن با وزارت بهداشت و درمان، در ارتباط با طرح واکسیناسیون عمومی و مبارزه با بیماریهای اسهال متمرکز بوده است. طبق نتایج پژوهش صفری فرامانی (2016) در بین کشورهای منطقه مدیترانه شرقی، ایران بیشترین همکاری تحقیقاتی و اجرایی را با این سازمان داشته است. ارتقای ارتباط با این نهاد و حمایت از مراکز تحقیقاتی همکار در ایران با تأکید بر اولویتهای بهداشتی کشور میتواند در حل مسائل نظام سلامت راهگشا باشد.
در این دوره همکاری یونیسف بهصورت ارائه خدمات مشاورهای از طریق کارشناسان فعالیتهای آموزشی، تهیه تجهیزات و حمایت مالی از طرحهای دولت بوده است. مهمترین اقدامات یونیسف در ایران کاهش میزان مرگومیر کودکان است که در سال 1988 با سه محور مهم شروع شد: 1) تسریع دو برنامه واکسیناسیون در استانهایی که سطح واکسیناسیون در آنها پائین است؛ 2) تسریع آموزش ماماهای دورهدیده؛ و 3) سازماندهی مبارزه ملی با بیماریهای اسهالی از طریق مایه درمانی خوراکی. از دیگر اقدامات یونیسف در ایران میتوان به ادامه حمایت از طرح واکسیناسیون همگانی و گسترش پوشش طرح مزبور در مناطقی که نیاز بیشتری به این حمایت دارند؛ مشارکت در بازسازی سیستمها و مراکز بهداشتی و مراکز آموزش بهورزی در مناطق جنگزده؛ کمک به پناهندگان افغانی مقیم ایران و ارائه خدمات به مادران و کودکان افغانی؛ ارائه کمکهای اضطراری به زلزلهزدگان 30 خرداد 1369 در استانهای زنجان و گیلان؛ فعالیتهای حمایتی درزمینه برنامهریزی ایمنی دوران بارداری و تنظیم خانواده؛ آموزش بهداشت در مورد بیماری ایدز و همکاری با وزارت بهداشت در افزایش آگاهی عمومی؛ تشویق مقامات ایرانی جهت پیوستن به کنوانسیون حقوق کودک و حمایت از برنامههای وزارت بهداشت، درمان و آموزش پزشکی درزمینه کنترل بیماریهای حاد تنفسی و ... اشاره کرد.
ب. عوامل زمینهای مؤثر بر سیاست سلامت
بر اساس تقسیمبندی لیشتر، برخی از عوامل زمینهای تأثیرگذار بر تحولات نظام سلامت در ایران تا سال 1394 را میتوان به شرح زیر برشمرد:
ب.1) عوامل موقعیتی:
تأسیس دارالفنون و تدریس طب نوین توسط پزشکان اروپایی که سرآغاز پزشکی نوین و تشکیل نظام سلامت در ایران است (رهنما و همکاران، 1974).
اپیدمیهای طاعون و وبا در منطقه خلیجفارس در دهه 1280 ش؛ که به شروع به کار قرنطینهها در بنادر جنوبی منجر شد و سرآغاز بسیاری از فعالیتهای بهداشتی در ایران بود (ندیم، 2010).
زلزله ویرانگر بجنورد و خرابیهای ناشی از آنکه منجر به تأسیس جمعیت شیر و خورشید سرخ ایران در سال 1301 شد (روستایی، 2013).
شیوع بیرویه بیماریهای آمیزشی (سوزاک، سیفلیس و آتشک) و واگیردار در اواخر دهه 1320 که وزارت کشور را واداشت تا در خرداد 1320 قانون طرز جلوگیری از بیماریهای آمیزشی و بیماریهای واگیردار را به تصویب مجلس شورای ملی برساند (مرندی، 2014).
حادثه فروریختن سقف سالن انتظار فرودگاه مهرآباد به دلیل ارتعاشات ناشی از سروصدای موتور جتهای غولپیکر در آذر 1352 که باعث تأسیس نظام فوریتهای پزشکی کشور با عنوان اورژانس 115 بهعنوان خدمات اورژانس پیشبیمارستانی ایران شد (مرندی، 2014).
وقوع انقلاب اسلامی ایران در سال 1357 که منجر به دگرگونی حکومت و تغییر رویه سیاستگذاری کلان در کشور شد که تأثیرات عمیقی بر سیاست سلامت در ایران گذاشت.
جنگ تحمیلی هشتساله عراق علیه ایران (67-1359) که طی آن بسیاری از زیرساختها و منابع نظام سلامت از بین رفت، جبران خسارات ناشی از آن تا سالها بعد انرژی و هزینه کشور را به خود اختصاص داد.
ب.2) عوامل ساختاری:
ضعف ساختاری دولت قاجار و عدم همراهی آن با آرمانهای انقلاب مشروطه که مانع از شکلگیری حقوق اجتماعی در ایران شد و پسازآن تأمین خدمات رفاهی پایه نه بهعنوان حق که بهعنوان لطف از سوی دولتها شناخته شد و طلب آن از سوی مردم پیگیری نشد.
آشفتگی وضعیت اقتصادی و سیاسی و شاخصهای اجتماعی بسیار ضعیف ازجمله، مرگومیر بسیار زیاد نوزادان، متوسط امید به زندگی کمتر از 30 سال، فقدان هرگونه امکانات بهداشتی و درمانی در سراسر کشور و نرخ بیسوادی معادل 95 درصد؛ که امکان هرگونه تحرک و پیشرفتی را در آغاز قرن بیستم از جامعه سلب میکرد.
تمرکز دولت پهلوی اول بر مدرنسازی کشور درزمینههای مختلف، ازجمله، تأسیس اداره کل بهداری و تأسیس دانشگاه تهران و دانشکده پزشکی که ساختارهای اداری و آموزشی نظام سلامت را شکل دادند.
تلاش دولت رضاشاه جهت تقویت پایههای حکومت خویش و دولتـملتسازی در ایران به هر قیمتی که همواره با محدودیتها و مقاومتهایی از درون جامعه روبهرو میشد.
ضعف زیرساختهای موردنیاز نظام سلامت در اکثر مناطق کشور که باعث شد تمرکز اصلی سیاستهای بهداشتی در دوره قبل از انقلاب به تأمین این زیرساختها نظیر راههای ارتباطی، آب آشامیدنی سالم، سیستم دفع فاضلاب بهداشتی، تأسیس بیمارستانها و درمانگاههای جدید و کارخانههای داروسازی معطوف شود.
نظام اقتصادی غیرصنعتی و مبتنی بر کشاورزی سنتی که بعداً به درآمدهای نفتی وابسته شد و به دولت رانتیر تبدیل گشت و تاکنون (1394) ادامه داشته است. در واقع، وابستگی سیاست اجتماعی به درآمدهای حاصل از فروش نفت یکی از محدودیتهای اصلی ثبات و توسعه پایدار نظام سلامت بوده است.
آشفتگی و سردرگمی در ساختار اداری نظام سلامت و تغییرات متعدد در سطوح مختلف سازمانی که منجر به اتلاف وقت و هزینه، موازیکاری، نیمهکاره رها کردن بسیاری از طرحها و عدم رفع برخی از مشکلات سلامت شده است. (تغییرات متعدد در ایجاد، حذف، ادغام و جداسازی نهادهای مرتبط با نظام سلامت در دهه 1350 و 1380 گواه این مدعاست).
پایین بودن سهم بهداشت از درآمدهای دولت و عدم تأمین منابع مالی کافی جهت اجرای طرحها و برنامههای بهداشتی و درمانی در زمان مقرر که در طی این 90 سال و در ده برنامه عمرانی و توسعه موردمطالعه به قوت خود باقی است.
تمرکز طرحها و اقدامات بهداشتی و درمانی در پایتخت و مراکز استانها که موجب دسترسی نابرابر به خدمات بهداشتی و درمانی شده است که تشدید این نابرابریها قبل از انقلاب منجر به بروز ناآرامیها و درنهایت بروز انقلاب شد و در دوره بعد از انقلاب با وجود تلاشها و اقدامات متعدد، هنوز در برخی از بخشهای نظام سلامت، ازجمله درمان و بیمه، نابرابری دیده میشود.
افزایش و کاهش جمعیت کشور در دورههایی بر سیاستهای سلامت تأثیرگذار بودهاند. بهعنوانمثال، در اوایل دهه 1350 به علت روند رو به رشد جمعیت سیاستهای کنترل جمعیت تحت عنوان «برنامه تحدید موالید» اتخاذ شد که با از پیروزی انقلاب اسلامی، توسط دولت موقت اجرای آن متوقف شد. سپس در پی افزایش جمعیت در اواخر دهه 1360 دوباره همان طرح با عنوان «برنامه تنظیم جمعیت و خانواده» در اوایل دهه 1370 تصویب و به اجرا گذاشته شد؛ و مجدداً در اوایل دهه 1390 به دلیل روند نزولی افزایش جمعیت و پیشبینی پیری جمعیت در دهههای آینده، اجرای آن متوقف شد.
ب.3) عوامل فرهنگی:
وجود طبیبان سنتی در جامعه ایران و عدم امکان نظارت بر کار آنان که منجر به تصویب قانون تصدیق طبابت در سال 1268 شد.
پایین بودن سطح سواد و آگاهی مردم همواره یکی از موانع اجرای صحیح سیاستها و برنامههای بهداشتی بوده است. مقاومت و عدم تمایل مردم به واکسیناسیون (مایهکوبی) آبله در زمان امیرکبیر (حکیمی، 1387، 42) نمونه شاخص تأثیر باورها و عقاید بر سیاست سلامت است. وجود همین مقاومت به شیوههای مختلف منجر به تصویب قانون مایهکوبی عمومی و اجباری در سال 1322 شده است که به دلیل شیوع برخی بیماریها ازجمله دیفتری ضروری میکرد. نباید از نظر دور داشت که سطح سواد در ایران حدود یکصد سال پیش بسیار پایین بوده است (نرخ بیسوادی 95 درصد)، سپس با گسترش آموزش و مدارس جدید رفتهرفته نرخ بیسوادی کاهش یافته است و این امر یکی از زمینههای اصلی پیشرفت سیاستهای بهداشتی اعلام شده است (رهنما و همکاران، 1974، 23).
میل به داشتن فرزندان زیاد (به ویژه فرزند پسر) بهعنوان یک مقوله فرهنگی و کاهش نرخ مرگومیر کودکان زیر پنجسال (درنتیجه اجرای واکسیناسیون و ارتقای نسبی سطح بهداشت) منجر به افزایش جمعیت در دو مقطع تاریخی شد. اولین بار در اوایل دهه 1350 که باعث شد سیاست تحدید موالید در برنامه پنجم عمرانی گنجانده شود؛ و همین طرح ده سال پس از پیروزی انقلاب با آگاهی مسئولان از افزایش بیرویه جمعیت، منجر به تصویب مجدد طرح کنترل جمعیت در برنامه اول توسعه شد.
باورهای دینی و مذهبی در مورد برخی از احکام پزشکی و درمانی موجب تغییر، اصلاح و یا حذف یک قانون یا سیاست بهداشتی و درمانی شده است. بهعنوانمثال در حوزه باروری (سقط جنین، اجاره رحم و غیره) و یا اهداء عضو افراد مرگ مغزی قانونگذار پس از استفتاء از علمای دین و تطبیق سیاستها با احکام شرعی اقدام به تدوین سیاست و اتخاذ تصمیم کردهاند.
سبک زندگی با توجه به تأثیر مستقیم بر جسم و روان افراد، با سیاستهای سلامت ارتباط مییابد. در دوره قبل از انقلاب به سبب نبود تغذیه مناسب و بهداشتی و بروز مشکلات ناشی از آن، سیاستهای نظام سلامت بیشتر بر گسترش بهداشت و بهبود تغذیه متمرکز بوده است و همین سیاست در برنامه سوم توسعه بعد از انقلاب نیز مورد تأکید قرار گرفته است. افزایش بیماریهای غیرواگیر نظیر سرطان، دیابت، چربی خون، اضافهوزن و ... نیز بیشتر به خاطر تغییر سبک زندگی و کاهش تحرک مردم است و تلاش برای آگاهسازی مردم جهت کاهش ابتلا به این بیماریها و تأمین هزینههای درمان جمعیت مبتلا به آنها حجم زیادی از منابع مالی و توان عملیاتی نظام سلامت را به خود اختصاص میدهد. افزایش مصدومان و تلفات جانی ناشی از حوادث جادهای نیز که بخشی از آن به ضعف فرهنگ صحیح رانندگی نسبت داده میشود، یکی دیگر از عوامل تدوین سیاستهای سلامت درزمینه پذیرش و بستری مصدومان حوادث جادهای (ماده 92 برنامه چهارم توسعه) و راهاندازی اورژانس هوایی (1379) بوده است.
ب.4) عوامل بینالمللی یا خارجی:
تدریس طب در دارالفنون و تشکیل مجالس صحیه و سپس واکسیناسیون و قرنطینه در ایران به همت پزشکان اروپایی و بهویژه فرانسوی انجام گرفت، بنابراین، شکلگیری نظام سلامت کنونی ایران ریشه در تلاشهای پزشکان خارجی دارد؛ همانطور که بخشی از ساختار قانونی و اداری نظام سلامت نیز به ابتکار و همت همین افراد شکل گرفته است.
اشغال ایران توسط متفقین تأثیرات منفی زیادی بر وضعیت معیشتی و بهداشتی مردم گذاشت و شیوع بیماریهای واگیر منجر به تصویب قانون مایهکوبی عمومی و اجباری در سال 1322 شد.
سازمان بهداشت جهانی بهعنوان یک نهاد بینالمللی نقش عمدهای در پیشرفت برنامههای بهداشتی در ایران داشته است. پیوستن ایران به این سازمان (1327) و تأسیس سازمان همکاری بهداشت بینالمللی در ایران (1330) کمک زیادی به گسترش بهداشت و مبارزه و کنترل بیماریهایی چون مالاریا، سل و آبله داشته است. (به نقش سایر نهادهای بینالمللی نظیر صندوق کودکان سازمان ملل متحد و برنامه توسعه سازمان ملل در ابتدای همین بخش اشاره شد).
اجرای اصل چهار ترومن در ایران (1330) و تأسیس «سازمان همکاری بهداشت» با همکاری وزارت بهداری یکی دیگر از عوامل خارجی مؤثر بر نظام سلامت در ایران است. این سازمان دارای شاخههای متعدد فعالیت بهداشتی از قبیل مهندسی بهداشت، پرستاری بهداشت، بهداشت مادر و کودک و غیره بود. توسعه بهداشت در روستاها و کنترل بیماری مالاریا از برنامههای موفق این طرح در ایران بود.
تهاجم عراق به ایران در سال 1359 و هشتسال جنگ تحمیلی علاوه بر اینکه باعث شد بسیاری از زیرساختهای بهداشت و درمان کشور از بین برود و یا آسیب ببیند، مانع از اجرای سیاستهای گسترش بهداشت در کشور شده و نادیده گرفتن افزایش جمعیت در دهه اول پس از انقلاب منجر به افزایش شدید به توسعه نیازهای بهداشتی و درمانی شد.
تحریمهای یکجانبه آمریکا از همان ابتدای پیروزی انقلاب اسلامی و سپس سایر تحریمهای بینالمللی به بهانههای مختلف، علاوه بر اینکه مانع از دستیابی به بخش زیادی از پیشرفتهای علمی و تکنولوژیکی در حوزه بهداشت و درمان شده است، در تأمین منابع و زیرساختهای موردنیاز نظام بهداشت نیز ایجاد خلل کرده است. البته، با تلاش و پشتکار محققان داخلی بسیاری از این موانع و محدودیتها برداشته شده و دانش بومی پزشکی توانسته بخشی از نیازهای داخلی را تأمین کند؛ اما درهرصورت، وجود تحریمهای گوناگون بر نظام سلامت تأثیرات منفی بر جای گذاشته است.
پ. پیامدهای نظام سلامت
در بخش انتهای مدل (شکل شماره 2) پیامدهای نظام سلامت بهعنوان خروجی مدل مطرح شده است. این پیامدها در سه مقطع تاریخی (زمان انقلاب مشروطه، دوره حکومت پهلوی و دوره حکومت جمهوری اسلامی) قابلبررسی است:
وضعیت بهداشت و سلامت مردم ایران در ابتدای قرن بیستم (1278 ش.) بسیار ناامیدکننده بوده است؛ بهطوری به تعبیر بهاریر (1971) ایران کشوری با 10 میلیون نفر جمعیت، مرگومیر بسیار زیاد نوزادان، متوسط امید به زندگی کمتر از 30 سال و فاقد هرگونه امکانات بهداشتی و درمانی در سراسر کشور بود. اگرچه انقلاب مشروطه این امیدواری را ایجاد کرد که بهبود نسبی در تأمین حقوق اجتماعی مردم ایجاد شود، اما این مهم از عهده دولت ضعیف و نامنظم قاجار برنمیآمد.
با تشکیل حکومت پهلوی و اقدام به ساخت زیربناهایی چون بیمارستان و درمانگاه و تأسیس دانشگاه گامهای مهمی در راستای بهبود وضعیت بهداشت و سلامت مردم برداشته شد اما به گواه مورخان درزمینه بهداشت و درمان توفیقی حاصل نشد. تمامی خدمات رفاهی و بهخصوص آموزش و بهداشت و تسهیلات عمومی در تهران و به میزان کمتری در چند شهر دیگر تمرکز یافته بود (کاتوزیان، 2014، 186) و درزمینه نوسازی بهداشت و درمان، بهاستثنای آبادان ـ شهر شرکت نفت ـ در سایر شهرکها اقدامات بسیار اندکی در بخشهای احداث فاضلاب، آب لولهکشی یا تأسیسات پزشکی انجام گرفت. نرخ مرگومیر کودکان همچنان بالا بود، بیماریهایی مانند اسهال، سرخک، تیفوس، مالاریا و سِل مهمترین عوامل مرگومیر [کودکان] بودند. حتی در پایتخت نیز شمار پزشکان ثبتشده کمتر از 40 نفر بود. سهم دیگر شهرها فقط ادارات بهداشت بود. خلاصه، حکومت رضاشاه در حوزه اساسی ـ بهداشت و سلامت عمومی ـ با شکست روبهرو شد (آبراهامیان، 2015، 8-166). گزارش مؤسسه پژوهشی موریسننودسن (1325) مبنی بر «نبودن لولهکشی آب در خانهها؛ کافی نبودن سازمان جلوگیری و رفع امراضی بومی؛ موجود نبودن وسایل لولهکشی برای فاضلاب شهرها و دفع فضولات بهطورکلی. درمجموع، موجودنبودن سادهترین وسایل بهداشت برای عامه و فقدان یک نقشه عمومی برای تربیت و تهیه پزشک و پرستار و کارمند لازم جهت بهداشت عمومی و نبودن وسایل لازم کار این قبیل اشخاص» نیز تأییدکننده این عدم موفقیت است (آلیاسین، 2014).
دولت پهلوی دوم در تداوم تجددسازی و گسترش دامنه نفوذ خود در جامعه به لحاظ سختافزاری و ایجاد ساختارهای اداری و زیربنایی نظام سلامت گامهای مهمی برداشت و چندین برنامه بهداشتی موفق ازجمله ریشهکنی مالاریا و آبله، طرح سپاهیان بهداشت را به اجرا گذاشت و با گسترش دانشکدههای پزشکی در استانهای مختلف به تقویت پایههای نظام سلامت پرداخت. نتیجه اقدامات نظام سلامت در دوره پهلوی دوم در شاخصهای اجتماعی و بهداشتی به صورت زیر گزارش شده است: «درحالیکه تولید ناخالص سرانه واقعی هر ایرانی در سال 1355 برابر 4976 دلار بود، نرخ باسوادی بزرگسالان زیر 50 درصد و امید به زندگی نیز کمتر از 55 سال بود، نرخ مرگومیر کودکان زیر پنجسال 126 نفر در هر هزار کودک و 67 درصد مردم از وضع سلامتی خود ابراز رضایت کردهاند (وزارت بهداشت و درمان، 2014).
اگرچه، ممکن است در مقایسه با وضعیت و شرایط کنونی ایران و بسیاری از کشورهای دیگر، شاخصهای فوق چندان مطلوب به نظر نرسد، اما در مقایسه با شرایط چند دهه قبل و در نظر گرفتن وضعیت اجتماعی و سیاسی ایران میتوان گفت که پیامدهای نظام سلامت قابلقبول بوده است. اما ایراد عمده و اساسی آن تداوم بیعدالتی بین مرکزـپیرامون و شهر و روستا است که باعث بروز مسائلی چون مهاجرتهای گسترده به شهرها و افزایش حاشیهنشینی و نیز بروز ناآرامیها و آشوبهای اجتماعی است. در نیمههای دهه 1350 تهران با جمعیتی کمتر از 20 درصد جمعیت کشور، بیش از 68 درصد کارمندان دولت؛ 82 درصد شرکتهای ثبتشده؛ 50 درصد از تولید صنعتی؛ 66 درصد از دانشجویان؛ 50 درصد پزشکان؛ 42 درصد از شمار تختهای بیمارستانی را در خود جای داده بود. در واقع، کسانی که در تهران زندگی میکردند از فرصت دسترسی بهتر به آموزش، امکانات بهداشتی، رسانهها، شغل و درآمد و همچنین دسترسی به فرایندهای تصمیمگیری برخوردار بودند. همین نابرابری در رابطه بین مراکز استانها و روستاها وجود داشت.
بعد از پیروزی انقلاب اسلامی تغییرات اساسی در ساختار نهاد سلامت و محتوای سیاستها با هدف رفع نابرابری و گسترش عدالت اجتماعی از همان ابتدای تصدی دولت موقت شروع شد. هرچند به دلیل شرایط جنگ تحمیلی توان دولتها در ارائه خدمات سلامت کاهش یافت، اما دولت تلاش کرد تا با استفاده از نهادهای انقلابی مانند جهاد سازندگی به گسترش عدالت اجتماعی سرعت دهد و این نهادها با فعالیتهای خود اقدام به اجرای پروژههایی مانند گسترش خدمات بهداشتی و درمانی، تأمین آب آشامیدنی، برق، راه، حمام و ... در روستاها کردند.
شاید بتوان سه دهه اخیر (از 1364 تا 1393) در نظام سلامت ایران را به ترتیب «دهه جهش»، «دهه ثبات» و «دهه گذار» نام گذاشت. در دهه اول که جهش باورنکردنی شاخصهای جمعیتی و سلامتی ایران رخ داده است، مهمترین تحول نظام سلامت به وقوع پیوست. در این دهه، ضمن استقرار موفقیتآمیز مراقبتهای اولیه سلامت (بخش اول زنجیره ارجاع)، با ادغام سامانه ارائه خدمات آموزش علوم پزشکی با نظام ارائه خدمات سلامت (در 1364)، وزارت بهداشت، درمان و آموزش پزشکی شکل گرفت. در هر استان حداقل یک دانشگاه علوم پزشکی و خدمات بهداشتی-درمانی تأسیس شد که ریاست دانشگاه، علاوه بر اداره امور آموزشی-پژوهشی علوم پزشکی، مسئولیت سلامت حوزه استحفاظی خود را نیز بر عهده گرفت. در این دوره آنچه احتمالاً زمینه ناپایداری نظام سلامت در دهههای بعدی را فراهم میکرد، عدم توجه به موضوعات زیرساختی همچون کیفیت و بهرهوری در بازسازی نظام و عدم توفیق در بهکارگیری صحیح و بهموقع فناوری اطلاعات و ارتباطات برای بازمهندسی و بهبود عملکرد فرایندهای اداری و فنی نظام بود (وزارت بهداشت، درمان و آموزش پزشکی، 2017، 90). در نهایت مجموع تلاشهای این دولت در راستای ارتقای سطح سلامت در جامعه کاهش چشمگیر بیماریهای واگیردار، کاهش میزان مرگومیر بهویژه در میان کودکان، سلامتی بیشتر آحاد جامعه، افزایش طول عمر و امید به زندگی در کشور دو دهه پس از پیروزی انقلاب اسلامی شد.
در گزارش وزارت بهداشت و درمان (2014) از عملکرد جمهوری اسلامی در حوزه سلامت آمده است: «در سال 1376 تولید ناخالص سرانه واقعی هر ایرانی 5222 دلار است، نرخ باسوادی به 5/74 درصد رسیده است، امید به زندگی 5/69 سال و نرخ مرگومیر کودکان زیر پنجسال 33 نفر در هر هزار کودک و 81 درصد مردم از وضع سلامتی خود ابراز رضایت کردهاند». تاج مزینانی (2012) نیز با بررسی تغییرات برخی شاخصهای سلامت به نتیجه مشابهی رسیده است: آمار نشان میدهد که از سال 1357 تا سال 1385 شاخص امید به زندگی از 57 به 71 سال، میزان مرگومیر نوزادان از 129 مورد در هر صدهزار تولد نوزاد زنده به 19 مورد، میزان مرگومیر مادران از 129 مورد در هر صدهزار تولد نوزاد زنده به 25 مورد و تعداد خانههای بهداشت از 1800 مورد به 17000 مورد رسیده است. به نظر وی اگرچه روند تغییر شاخصها بهبود وضعیت کشور را در یک دوره حدوداً 30 ساله نشان میدهد، اما با وجود این پیشرفتها، هنوز هم نظام بهداشتی کشور با مشکلات بزرگی روبهرو است که رفاه شهروندان را در حوزه بهداشت و سلامت به مخاطره میاندازد.
از آنجا که چالشهای کنونی نظام سلامت ایران همپوشانی بسیاری با مشکلاتی دارد که طبق گزارشها، نظام سلامت ایران در دهه 1360 و پسازآن در دهه 1370 داشته است؛ قاراخانی (2012) بدین نتیجه رسیده که در شرایط فعلی با وجود نیازهای اساسی نظام سلامت به مراقبتهای بهداشتی و درمانی با هدف پیشگیری و درمان، یکی از چالشهای اساسی افزایش سهم مردم در پرداخت هزینه سلامت است. در برنامه چهارم توسعه، سیاست دولت در جهت کاهش این سهم به دست کم 30 درصد مطرح شد؛ اما همین سیاست در برنامه پنجم توسعه نیز تکرار شد و مقرر شد دولت تا پایان برنامه پنجم این سهم را حداکثر به 30 درصد برساند. تکرار این سیاست در دو برنامه پنجساله توسعه، نمودی از ضعفها و چالشهای پایدار نظام سلامت بهویژه در رابطه با عدالت سلامت در ایران است (قاراخانی، 2012). از نظر صفری شالی (1395) نیز طی قریب به چهار دهه گذشته، سیاستهای اعمالشده در راستای عدالت اجتماعی در حوزه سلامت، بیشتر از اینکه پروسهای و مبتنی بر برنامهریزی مستمر و هدفمند باشد، حالت منقطع، پروژهای و قائم به فرد پیداکرده و هر دولتی برحسب شرایط روز و یا برداشت خاص خود از عدالت اجتماعی، آن را تعریف و اجرایی کرده است. ازاینرو، در هر یک از دولتهای پس از انقلاب و گفتمان سیاسی و اجتماعی مربوط به آنها، بازتعریف نوینی از مقولات مرتبط با حوزه سلامت را شاهد بودهایم که حاکی از رویکردهای متفاوت و گاهی متضاد دولتهای مختلف به این موضوع است؛ و این تغییر رویهها و رویکردهای متعدد چالشها و تهدیدات مهمی را پیش روی نظام سلامت قرار داده؛ بهگونهای که در برخی موارد توانایی بهرهگیری از نقاط قوت و فرصتهای موجود را از آن سلب کرده است.
به طور خلاصه، کارگزار اصلی سیاست سلامت در ایران از ابتدای تشکیل نظام سلامت تاکنون دولت بوده است و با وجود تغییر حکومت و تغییر چندین رئیس دولت در درون هر حکومت، نقش اصل همچنان در دست دولت است. جامعه مدنی، با وجود ایفای نقش در چند مقطع، آنچنان نقشی در تغییر رویه و رویکرد نظام سلامت نداشته است. بخش خصوصی نیز بهجز ایفای نقش مجری سیاستها، عملاً نقش مؤثری در اتخاذ سایستها و رویکردهای کلان نظام سلامت ایفا نکرده است. نهاد خانواده نسبت به قبل نقش حمایتی کمتری از فرد برعهده دارد، اما طرحهای حمایت از خانواده و مبتنی بر ارائه خدمات به آن چندان موفق نبوده است. در واقع، نهتنها نهاد خانواده آنچنان تقویت نشده است که بتواند باری از دوش نظام سلامت بردارد بلکه خود به حمایت و کمک این نظام نیازمند است. بعد از نقش دولت، شاید نهادهای بینالمللی را بتوان کارگزار مؤثرتری در حوزه سیاستهای اتخاذ شده و اقدامات انجامگرفته در نظام سلامت در ایران قلمداد کرد. باید توجه داشت که اقدامات و تلاشهای کارگزاران فوق، مقید به عوامل و شرایط زمینهای است که کنترل و تغییر برخی از آنها از عهده این کارگزاران بر نمیآمده است. ویژگیهای ساختاری دولت و اقتصاد در ایران، ویژگیهای فرهنگی، عوامل و رویدادهای موقعیتی و عوامل خارجی (بینالمللی) در موفقیت یا عدم موفقیت تلاشها و اقدامات کارگزاران فوق نقش تعیینکنندهای داشتهاند. سرانجام، نتیجه یک قرن تکاپو و تلاش در استقرار و ارائه خدمت نظام سلامت در ایران در قالب تغییرات اساسی در شاخصهای سلامت و ارتقای وضعیت بهداشتی و سلامت مردم نسبت به ابتدای قرن (سال 1300 ش.) مشهود است، هرچند با توجه به پیشینه تاریخی و اقتصادی و فرهنگی ایران با وضعیت مطلوب فاصله وجود دارد.
بحث
در حوزه سلامت، کنشگران و عاملان نهادی مختلفی وجود دارند که دارای نقشها، مسئولیتها، ظرفیتها، ارتباطات و قواعد و مشوقهایی هستند که با توجه به فرصتها و محدودیتهای موجود ایفای نقش میکنند و بر پیامدهای نظام سلامت تأثیر میگذارند و خود این عوامل تحتتأثیر عوامل دیگری هستند که از درون خود عرصه کنش (نظام سلامت) سرچشمه نمیگیرند، بلکه توسط بستر نهادیِ کلی که آن را در بر گرفته است، ایجاد شدهاند.
طبق یافتههای تحقیق، در ایران نهاد سیاست نقش اصلی را در تدوین سیاستهای سلامت و تعیین مسیر حرکت آن داشته است. به همین دلیل، در سند چشمانداز 20 ساله توسعه کشور (مصوب 1382)، جامعه ایرانی، جامعهای برخوردار از سلامت، امنیت غذایی، محیطزیست مطلوب و نهاد مستحکم خانواده و دارای توزیع عادلانه درآمد و منابع، فرصتهای برابر، رفاه و تأمین اجتماعی کارآمد با سطح کمی و کیفی بالای زندگی معرفی شده است؛ اما نظام ارائه خدمات سلامت ایران در قبال این تکلیف قانونی پاسخگوی خوبی نبوده و به تغییر بنیادی نیاز دارد. بسیاری از بیماران، پزشکان، پرستاران، کارکنان و مدیران شاغل در حوزه سلامت اعتقاد دارند که اساساً آن خدماتی که مورد انتظار است، ارائه نمیشوند. بین نظام ارائه خدمات موجود و نظامی که باید وجود داشته باشد تنها یک تفاوت گذرا و قابلاغماض موجود نیست، بلکه یک شکاف عمیق وجود دارد. این پژوهش با هدف بررسی دلایل زمینهای و تاریخی این شکاف به انجام رسید.
طبق یافتههای تحقیق، ویژگیهای اصلی نهاد سیاست (دولت) در ایران، همچون وابستگی به درآمد نفت (دولت رانتیر)، تسلط گسترده آن بر اقتصاد و نقش تعیینکننده آن در برنامهریزیهای کلان حکایت از نقش پررنگ نهاد سیاست در نظام سلامت ایران دارد. بعد از نظام سیاست، عامل اقتصاد بر تغییرات نظام سلامت تأثیر بیشتری داشته است. وابستگی دولت به درآمدهای حاصل از فروش نفت و نوسانات قیمت نفت در مقاطع تاریخی گوناگون بر توسعه زیرساختهای نظام سلامت و اجرای برنامههای بهداشتی و درمانی تأثیر مستقیم داشته است. هرچند، نهاد سیاست و تصمیمگیری و خواست آن است که منابع مالی تحصیلشده را در چه زمینهای و چگونه هزینه کند. ویژگیهای اجتماعی از قبیل نرخ باسوادی، نرخ رشد جمعیت، مهاجرت، اشتغال و ... بهنوبه خود بر اتخاذ سیاستهای بهداشتی و درمانی تأثیرگذار بودهاند که نهایتاً نهاد سیاست با در نظر داشتن عوامل اقتصادی مبادرت به اتخاذ تصمیم کرده است. عوامل فرهنگی نیز بر سیاستها و قوانین مرتبط با بهداشت و درمان تأثیرگذارند که ممکن است در کشوری دیگر یا در زمانی دیگر سیاستهایی کاملاً برعکس آنها در پیش گرفته شوند.
نقشآفرینی سایر کنشگران و کارگزاران حوزه سلامت نیز وابسته به تصمیمات و جهتگیریهای دولت است. به همین دلیل، این نهاد جهت تدوین سیاستهای بهتر و هموار کردن مسیر برقراری عدالت اجتماعی نیازمند توجه جدیتر به عناصر جامعه مدنی، تغییرات خانوادهها و سپردن امور به بخش خصوصی است و در این راه تعامل با نهادهای بینالمللی و استفاده از تجارب آنها بهخصوص درزمینه بهداشت بسیار مؤثر ضروری خواهد بود.
بهعنوان نکته پایانی، موضوعی چون «سیاست سلامت» از آنجا که از یکسو با بیشتر جنبههای زندگی اجتماعی و فردی آحاد جامعه ارتباط دارد و از سوی دیگر، تحتتأثیر زمینههای سیاسی، اقتصادی، اجتماعی و فرهنگی و حتی شرایط خارجی و بینالمللی قرار دارد، دارای پهنهای بهمراتب گسترده و وسیع است، در کار پژوهشی در این حوزه احساس میشود که حجم زیادی از مطالب گفته نشده وجود دارد که آوردن آنها در تحقیق به حجیم شدن پژوهش میانجامد و اشارهنکردن به آنها ممکن است به از دست رفتن بخشی از اطلاعات منجر شود. همچنین، وجود منابع متعدد و پراکنده در رابطه با آمار و ارقام و دادههای بخش سلامت در ایران که در برخی موارد اطلاعات متفاوت و گاه متناقضی ارائه میدهند و همه آنها قابل استناد نیستند، باعث میشود در جمعآوری دادهها از منابع موثق و شناخته شده و رسمی بیشتر استفاده شود و در خود همین منابع داده رسمی نیز تفاوتها و گاه تناقضاتی وجود دارد که تلاش شده است دادههایی مورد استناد قرار گیرند که با واقعیات جامعه همخوانی بیشتری داشته باشند. از اینرو، لازم است یک مرکز و منبع مشخص و تخصصی، به گردآوری، تحلیل و انتشار دادههای مربوط به همه حوزهها و شاخصهای بهداشت و سلامت بپردازد.
ملاحظات اخلاقی
مشارکت نویسندگان
همه نویسندگان در طراحی، اجرا و نگارش تمام بخشهای این مقاله مشارکت داشتهاند.
منابع مالی
این مقاله بخشی از پایاننامه دکتر هادی عبداللهتبار با عنوان «تحول سیاستگذاری سلامت در ایران (2015-1925)» است که در گروه رفاه اجتماعی در دانشکده علوم اجتماعی دانشگاه علامه طباطبائی به راهنمایی دکتر حمیرا سجادی و مشاوره دکتر عزتالله سامآرام و دکتر علیاکبر تاجمزینانی به انجام رسیده است.
تضاد منافع
بنا به اظهار نویسندگان، هیچ تضاد منافعی در این مقاله وجود ندارد.
پایبندی به اصول اخلاق تحقیق
در این مقاله، همه حقوق مربوط به مراجع ذکرشده و منابع با دقت فهرست شدهاند.
رفاه اجتماعی دارای ابعاد و مؤلفههای مختلفی است که دراینبین، «سلامت» بهعنوان یکی از ابعاد اصلی رفاه موردتوجه و تأکید قرار میگیرد. اهمیت سلامت هم از دیدگاه عملی و هم از دیدگاه نظری مورد تأکید قرار گرفته و یکی از مؤلفههای اصلی سیاستگذاری اجتماعی دولتها بهحساب میآید. سلامت میتواند بهعنوان یکی از شاخصهای اصلی کارآمدی نظامهای سیاسی در نظر گرفته شود. یکی از ویژگیهای اساسی سیاستگذاری سلامت این است که تأمین و ارتقای سلامت جامعه یک کنش متقابل و پدیدهای دوسویه بین جامعه و دولتمردان است. از یکسو تصمیمهای سیاسی، فرهنگی، اقتصادی، اجتماعی و بینالمللی بر سلامت مردم یک جامعه تأثیر میگذارند و دولتها در برنامهریزیها و تصمیمگیریهایشان باید شرایط اجتماعی و اقتصادی جامعه را در نظر داشته باشند؛ و از سوی دیگر ویژگیهای فرهنگی، اجتماعی و رفتاری مردم و نگرش آنان به سلامت و بهداشت بر موفقیت یا عدم موفقیت اقدامات دولتها و سیاستگذاریهای آنها تأثیر میگذارد و در جریان این کنش متقابل، «نظام سلامت» دچار تغییر و تحول میشود و بررسی روند تغییرات و تحول آن موضوعی است که میتواند به روشنشدن مسیر آینده آن کمک کند.
بر اساس منابع موجود، یکی از دلایل اصلی ناکامی در تحقق اهداف سیاست اجتماعی بهطور عام و سیاست سلامت در ایران، عدم دستیابی به اهداف برنامههای توسعه است. نبود بحثهای نظری و روشمند درباره درک درست شرایط اجتماعی ـ تاریخی، داشتهها و ناداشتههای جامعه ایران و قبیلهای اندیشیدن، در عدم تحقق برنامههای توسعه بسیار مؤثر بوده است (افراخته، 2019). نتیجه دخالت دولتها و سیاستگذاری در سلامت، در کشورهای مختلف نتایج متفاوتی به دنبال داشته است. در بسیاری از کشورهای توسعهیافته نظام سلامت کارآمد و پویا توانسته است با ارائه خدمات سلامت به شهروندان رضایت آنان را جلب کند و در برخی کشورهای دیگر (عمدتاً کشورهای درحالتوسعه) استقرار نظام سلامت و سیاستگذاریهای آن نتایج چندان رضایتبخشی به دنبال نداشته است. این امر نشان میدهد که نهاد سلامت همانند سایر نهادها و ویژگیهای اجتماعی تحتتأثیر شرایط تاریخی و موقعیتی جامعهای قرار دارد که در آن شکلگرفته و رشد کرده است.
در ایران بعد از تشکیل دولت مدرن در سال 1304 و با توجه به ساختار اقتصاد سیاسی کشور، دولت کنشگر اصلی سیاست اجتماعی تلقی شده و عملکرد دولتها نقش عمدهای در عرصه سیاستگذاری و عمل در ابعاد مختلف سیاست اجتماعی ازجمله سیاست سلامت داشته است. بعد از انقلاب اسلامی سال 1357 نیز سلامت همواره یکی از مهمترین مباحث و حوزههای عمل دولتها بوده و بهخصوص در یکی دو دهه گذشته ساختارهای سلامت در کشور تغییر و تحولات زیادی را شاهد بوده است که پیامدهای آن در وضعیت بهداشت و سلامت مردم کمابیش مؤثر بوده است.
وجود مسائلی از قبیل تغییر در بروز و شیوع انواع بیماریها و ظهور موارد نوپدید، مشکلات مرتبط با دارو (وابستگی ارزی، قیمتگذاری، کیفیت و ...)، بیمه (پوشش جمعیتی، روش بیمهگری، رضایت مردم و ...)، ضعف بخش تحقیقات در توسعه همهجانبه بخش بهداشت و درمان، فقدان همکاری بین بخشی و تعدد در مراجع سیاستگذاری و نظارت، اقتصاد بهداشت (دولت، مشارکت مردم و ...)، افزایش انتظارات و تقاضای مردم با توجه به رویکرد جدید به سلامت و رفاه اجتماعی، وجود نارضایتی در برخی از اقشار جامعه نسبت به خدمات بهداشتی و سلامت و تمرکز عمده خدمات مرتبط با سلامت در پایتخت نشان میدهد هنوز تا رسیدن به حد مطلوب و مناسب خدمات بهداشتی درمانی در جامعه فاصله داریم (شورای بهداشت و درمان سازمان برنامهوبودجه، 1998). همچنین، به باور سجادی و همکاران (2009) «با وجود دستاوردهای قابلتوجه در حوزه سلامت در سالهای اخیر، تداوم مشکلات در برخی حوزهها ضرورت توجه به نقش عوامل دیگر، به ویژه عوامل اجتماعی و نیز استراتژیهای مرتبط با سیاستگذاری سلامت را نشان میدهد». همچنین، توسعه سیاست اجتماعی اثرگذار مستلزمِ مطالعه زمینهمند سیاست اجتماعی (در این تحقیق سیاست سلامت) با تأکید بر زمان، مکان و شرایط خاص است و این امر لزوم توجه و بررسی زمینه نهادی نظام سلامت را نشان میدهد.
در مقاله حاضر با هدف شناخت ریشه برخی از این مسائل و چالشها، تأثیر ویژگیهای سیاسی، اقتصادی، اجتماعی و فرهنگی بر چگونگی شکلگیری نظام سلامت در ایران و نیز «کارگزاران» و «عوامل» مؤثر بر فرازوفرودهای این نظام و نیز مهمترین عوامل تأثیرگذار و جهتبخش در سیاستگذاریها و اقدامات نظام سلامت از سال 1304 تاکنون مرور و بررسی میشوند. به عبارت بهتر میتوان گفت این پژوهش جهت پاسخ به سؤال زیر به انجام میرسد: «مهمترین کارگزاران و عوامل تأثیرگذار در سیاستگذاری و اقدامات نظام سلامت در ایران از زمان تشکیل این نظام تا سال 1394 کدامند و نقش و تأثیر آنها در ایجاد وضعیت کنونی نظام سلامت چه بوده است؟»
مبانی نظری
نظامهای سلامت تحتتأثیر چهار نیروی محرک، دائماً در پی اصلاح خود هستند. این محرکها شامل هزینههای فزاینده در مراقبتهای سلامت، انتظارات فزاینده شهروندان، محدودیت منابع مالی دولتها برای پرداخت هزینههای سلامت و تردید نسبت به کارایی نظام مستقر در برآورده کردن اهداف نظام سلامت است (پیکانپور و همکاران، 2018؛ به نقل از رابرتز و همکاران، 2003). تأثیرگذاری این محرکها و هدایت و مدیریت آنها وابسته به ویژگیهای سیاستگذاری اجتماعی به طور عام و سیاستگذاری سلامت در هر کشور است. ازاینرو، یکی از راههای بررسی و تحلیل نظام سلامت، کاوش در فرایند سیاستگذاری اجتماعی یا تحلیل سیاست اجتماعی است.
برای بررسی سیاست اجتماعی رویکردهای مختلفی وجود دارد که اسپیکر (2013، 200-197) آنها را تحت عنوان اصلاحگرایی، تاریخگرایی، کارکردگرایی، نظریه تضاد و رهیافت نهادی برشمرده است. با توجه به هدف تحقیق حاضر، رویکرد نهادی مورداستفاده قرار میگیرد. به اعتقاد کیم (2004) دیدگاه نهادگرایی به دو دلیل سهم عمدهای در ادبیات سیاست اجتماعی دارد: اولاً این نظریه به نقش فعال و مستقل نهادهای دولتی و نیمهدولتی در توسعه دولت رفاه تأکید دارد؛ دوم، اینکه با دقتی که در توجه به زمان رویدادهای تاریخی و وابستگیهای متقابلشان فراهم میکند، یک رهیافت تاریخنگاری برای وضعیتها و فرایندهای واقعیِ ایجاد و تحقق سیاستهای دولت ارائه میکند (قاراخانی، 2011).
نهادگرایان بستر سیاسی، فرهنگی، اجتماعی و اقتصادی را در عملکرد اقتصادی و توسعه بسیار حائز میدانند. ازاینرو، به اعتقاد آنها هنگامیکه تصمیمگیران در حکومت یا قوه قانونگذاری تصمیم به وضع قواعد جدید میگیرند با محدودیتهایی مواجه میشوند و آنچه این محدودیتها را تبیین میکند «اهمیت تاریخ» است. بهعبارتدیگر، این محدودیتها میتوانند نتیجه شرایط خارجی یک کشور (برای مثال رابطهاش با همسایگان و قدرتهای بزرگ) یا شرایط داخلی (برای مثال ساختار قومی ـ اجتماعی یا وجود منابع طبیعی با ارزش و سهلالوصول) باشد (دلفروز، 2014، 21). همینطور تغییر ایدههای دولتها بر تغییر سیاستها اثری تعیینکننده دارد (آلکاک و همکاران، 2012). سیاست سلامت بهعنوان بعدی از سیاست اجتماعی از این قاعده مستثنی نیست، زیرا شیوهای که یک جامعه به مسئله سلامتـبیماری توجه دارد، عمیقاً متأثر از ارزشهای اجتماعی، سنتهای سیاسی و تاریخی آن است.
در رویکرد نهادگرایی، مفهومهایی چون درجه رسمیبودن نهادها، شبکهها، ساختارهای حقوقی و مقرراتی، شکلهای سازمانی، ترتیبات نهادی و حکمرانی نقش مهمی در تدوین سیاستها و تصمیمگیریهای توسعه دارند (فرجیراد، 2012، به نقل از ایزدی و همکاران، 2017). بر این اساس، در عرصه سلامت کنشگران و عاملان نهادی مختلفی وجود دارند که دارای نقشها، مسئولیتها، ظرفیتها، ارتباط با سایر کنشگران و عاملان و نیز قواعد و مشوقهایی هستند که این روابط را هدایت میکنند. نکته قابلتوجه این است که عواملی که بر نقشها و مسئولیتهای کنشگران مختلف تأثیر میگذارند، از درون خود عرصه کنش سرچشمه نمیگیرند، بلکه توسط بستر نهادی کلی که آن را در بر گرفته است، ایجاد شدهاند. والت و گیلسن (1994) برای تحلیل سیاست سلامت چارچوبی را تحت عنوان «مثلث سیاست سلامت» ارائه دادهاند که بر اهمیت محتوای سیاست، فرایند سیاستگذاری و چگونگی استفاده از قدرت برای اِعمال سیاست تأکید میکند.
شکل 1- مثلث تحلیل سیاست (والت و گیلسِن،1994)

این مثلث یک رویکرد ساده به ارتباطات بینبخشی جهت سیاستگذاری در بخش سلامت است و بر این اصل تأکید دارد که چهار عامل در سیاستگذاری سلامت تأثیرگذارند و با یکدیگر در تعامل و ارتباط هستند. برای مثال، کنشگران تحتتأثیر زمینهای که در آن زندگی و کار میکنند، قرار میگیرند. زمینه از عوامل متعددی مانند عدم ثبات، ایدئولوژی، تاریخ و فرهنگ تأثیر میپذیرد و فرایند سیاستگذاری، تحتتأثیر کنشگران و جایگاه آنها در ساختار قدرت و ارزشها و انتظارات این کنشگران قرار میگیرد و محتوای سیاست، بیانگر بخشی یا تمامی ابعاد مذکور است (بیوز و همکاران، 2005).
رویکرد نهادگرا بر این نکته تأکید دارد که موفقیت در پیادهسازی یک الگو یا چارچوب، تنها منوط و مشروط به قابلیتهای اجتماعی، اقتصادی و فرهنگی یک کشور یا منطقه نیست، بلکه از دیگر محورهای اساسی آن این است که چه کسانی و چگونه در این عرصهها تصمیم میگیرند (ایزدی و همکاران، 2017؛ به نقل از مککارتی، 2011). جانسون (2005) پنج مجموعه نهادی اصلی از کارگزاران درزمینه سیاست اجتماعی را شناسایی کرده است: دولت، جامعه مدنی، بخش خصوصی، خانواده و نهادهای بینالمللی. البته، به نظر وی دولت معمار اصلی سازههای سیاست اجتماعی و نیروی محرک مهم در پسِ اصلاحات اجتماعی تلقی شده است. بههرحال، سیاست اجتماعی با تمامی این کارگزاران ارتباط متقابل دارد و خود این کارگزاران هم بهعنوان بخشی از بستر نهادی از آن تأثیر میگیرند و هم خود بخشی از عوامل مؤثر بر سیاست اجتماعی هستند (غفاری و حبیبپور، 2014، 156). برِسنِن و همکاران (2014) نیز دولت و مدیریت میانی را اصلیترین مؤلفههای زمینه نهادی نظام سلامت میدانند.
آنچه در مثلث والت و گیلسون (1994) برای ما حائز اهمیت است، زمینه یا بافت است که به عوامل منظم -سیاسی، اقتصادی و اجتماعی، هم در سطح ملی و هم بینالمللی ـ که ممکن است بر سیاست سلامت تأثیرگذار باشند، اشاره میکند. لیشتر (1979) این عوامل را به چهار دسته تقسیم میکند:
عوامل موقعیتی کمابیش گذرا، بیثبات و وابسته به شرایط هستند که ممکن است بر سیاست تأثیر داشته باشند (مثلاً جنگ، خشکسالی). این عوامل را گاهی «رویدادهای کانونی» مینامند. این امر ممکن است یک رویداد خاص و لحظهای مانند زمینلرزه باشد که ممکن است در ساختمان یک بیمارستان تغییراتی ایجاد کند؛ یا یک امر طولانی و تدریجی باشد که شناخت مردم از یک مسئله جدید را کمرنگ کند.
عوامل ساختاری مؤلفههای نسبتاً تغییرناپذیر جامعهاند. آنها نظام سیاسی و مقدار باز یا بستهبودن فضا و فرصت برای جامعه مدنی جهت مشارکت در مباحث و تصمیمات سیاسی را شامل میشوند. همچنین نوع اقتصاد و بافت اشتغال را در بر میگیرند. برای مثال، جایی که دستمزد پرستاران پایین باشد یا فرصتهای شغلی برای کسانی که آموزش دیدهاند وجود ندارد، کشورها با امکان مهاجرت افراد حرفهای به جاهای دیگر مواجه میشوند. عوامل ساختاری دیگری نظیر «ترکیب جمعیتی» و «پیشرفتهای فنی» سیاست سلامت یک جامعه را تحتتأثیر قرار میدهند. برای نمونه، کشورهای دارای جمعیت سالمند هزینههای بیمارستانی و دارویی بالاتری برای سالمندانشان میپردازند؛ یا مثلاً پیشرفتهای فنی باعث افزایش زایمان به روش سزارین در میان زنان بسیاری از جوامع شده است.
عوامل فرهنگی نیز بر سیاست سلامت تأثیرگذارند. در جوامعی که سلسلهمراتب رسمی اهمیت زیادی دارد، ممکن است سؤال پرسیدن یا به چالش کشیدن مقامات بلندپایه یا سیاستمداران ارشد مشکل باشد. به دلیل موقعیت اقلیتهای نژادی یا تفاوتهای زبانی ممکن است برخی از گروههای خاص از حقوق خود یا خدماتی که باید دریافت کنند بیاطلاع بمانند. در برخی کشورها که زنان نمیتوانند بهراحتی به خدمات سلامت دسترسی پیدا کنند یا در جاهایی که نسبت به برخی بیماریها سوگیری منفی وجود دارد (ازجمله سل یا اچآیوی)، برخی از دولتها سیستم ویزیت در منزل را راهاندازی کردهاند. عوامل مذهبی هم میتوانند بهشدت بر سیاستها تأثیر بگذارند.
عوامل بینالمللی یا خارجی که به وابستگی درونی بیشتر دولتها منجر میشوند و بر حاکمیت و همکاری بینالمللی تأثیر میگذارند. بههرحال، بسیاری از مشکلات سلامت که حکومتهای ملی با آن روبهرو میشوند، نیازمند همکاری بین سازمانهای ملی، منطقهای و چندجانبه است. بهعنوانمثال، ریشهکن کردن فلج اطفال در بسیاری از مناطق جهان بهواسطه کنش ملی و منطقهای و در برخی مواقع با همکاری سازمانهای بینالمللی ازجمله WHO اتفاق افتاده است. بههرحال، اگر یک دولت ایمنسازی همه کودکان در برابر فلج اطفال را مدیریت کند و پوشش و حمایت را حفظ کند؛ ویروس فلج اطفال میتواند توسط افرادی که در کشور همسایه ایمنسازی نشدهاند وارد شود (بیوز و همکاران، 2005).
بهطور خلاصه، بستر نهادی نظام سلامت و کنشگران و عوامل تأثیرگذار در آن را میتوان بهصورت شکل 2 نشان داد.
شکل 2- مدل مفهومی تحقیق
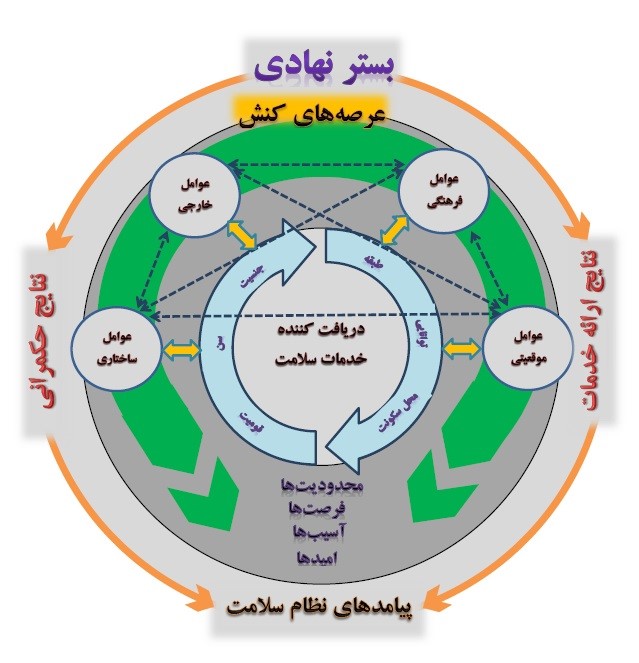
پیشینه تحقیق
وزارت بهداشت، درمان و آموزش پزشکی (2017) در بررسی «سیر تاریخی نظام سلامت از زمان تشکیل رسمی وزارت بهداری از 1353 تا 1396» پنج دوره تحول از هم تفکیک کرده است: دهه اول تحول (1353 تا 1362)- تشکیل وزارت بهداری و بهزیستی و سازمانهای منطقهای بهداری استان و شروع استقرار شبکه بهداشتی-درمانی کشور در قالب الگوی جدید نظام ارائه خدمت (در این دهه درواقع نحوه ارائه خدمت توسط تیم بهداشتی-درمانی بازسازی میشود). دهه دوم تحول (1363 تا 1372) دهه تشکیل وزارت بهداشت، درمان و آموزش پزشکی است. در این دهه سیاست ادغام نظام ارائه خدمات با نظام آموزش عالی علوم پزشکی شکل میگیرد تا بهاینترتیب تربیت و تأمین نیرو منطبق با نیازهای خدمات سلامت جامعه باشد. به عبارتی در این دوره تمرکز روی تأمین و تدارک منابع صورت میگیرد. دهه سوم تحول (1373 تا 1382) دهه تصویب و ابلاغ قانون بیمه همگانی درمان، اجرای طرح خودگردانی بیمارستانها با تکیه بر دستورالعمل نظام نوین مدیریت بیمارستان، تشکیل سازمان بیمه خدمات درمانی و شورای عالی بیمه درمان و اجرای آزمایشی طرح اداره هیئتامنایی بیمارستانها است. در این مقطع، سیاستگذاران به موضوع تأمین منابع مالی بخش سلامت توجه ویژهای نشان میدهند و برای جبران هزینههای نظام مراقبت بهویژه در حوزه درمان، به نظام بیمه درمان و کمک از جیب مردم رومیآورند. دهه چهارم تحول (1383 تا 1392) دهه تصویب قانون نظام جامع و ساختار رفاه و تأمین اجتماعی و تشکیل وزارت رفاه و تأمین اجتماعی است. درواقع در این مقطع زمانی تمام تمرکز سیاستگذار به جهت اجحاف به جیب مردم و سردرگمی مردم دریافت بهینه خدمات با کیفیت، به سمت تأمین منابع مالی پایدار و تقویت نظام ارجاع از سطح یک به دو و آن هم فقط در سطح روستا معطوف میشود. دهه پنجم تحول (از سال 1393 تاکنون) دهه تدوین و اجرای طرح تحول سلامت با هدف رفع چالشها و مشکلات نظام سلامت است.
این تقسیمبندی صرفاً تحولات ساختاری و درونی نهاد سلامت را در بر میگیرد و اشاره چندانی به محتوای سیاستها و یا عوامل درونی و بیرونی مؤثر بر تغییرات مذکور ندارد؛ اینکه این تغییرات تا چه حدی متأثر از تحول و رشد درونی نظام سلامت و تا چه اندازه متأثر از عوامل و شرایط محیطی ازجمله برنامههای عمرانی و توسعه است. همچنین مبنای تقسیمبندی در این پژوهش صرفاً بازههای زمانی دهساله است که نمیتواند مبنای تحلیلی بسیار مناسبی جهت مورد استناد قرار گرفتن باشد.
نصراللهپور شیروانی و موعودی (2013) به بررسی عوامل مؤثر بر سیاستگذاری در بخش سلامت و سپس چالشهای سیاستگذاری در نظام سلامت ایران پرداختهاند. آنها چهار عامل مؤثر بر سیاستگذاری سلامت را نام بردهاند که با یکدیگر در تعامل و ارتباط هستند: کنشگران، زمینه، فرایند سیاستگذاری و محتوای سیاست. آنها مهمترین مشکلات نهاد متولی سلامت در ایران را به شرح زیر نام بردهاند: نارسایی ساختار سازمانی، ضعف مدیریت منابع انسانی، ناکارآمدی مدیریت فناوری، ضعف بهینهسازی مصرف دارو، گذر یا تغییرات جمعیتی و برخی عوامل زمینهای دیگر.
روش
در رابطه با روش انجام تحقیق بیکر (2010، 332) مینویسد: «اگر موضوع موردمطالعه مربوط به گذشته است یا موضوعی از گذشته دور دنبال میشود و وقایع و تحولات در طول زمان بررسی میشود باید از روشهای تاریخی سود جست». همچنین به نظر مردوخ روحانی (2014) «به سبب اهمیت پویایی سیاستگذاری در تعیین سرنوشت و ماهیت کنونی نهادهای اجتماعی، عموماً بررسیهای حوزه سیاستگذاری دارای رویکرد تاریخی است». ازآنجاکه برای بررسی روند سیاستگذاری سلامت در یک سده اخیر در ایران باید بر دادههای موجود (دادههایی که قبلاً گردآوری شدهاند) که بر شواهدی از گذشته دلالت دارند، تمرکز کنیم لذا تحقیق حاضر از نوع تاریخی است و با توجه به موضوع موردبحث، کتابها و نوشتههای مرتبط با نظام سلامت، قوانین و برنامههای مرتبط با بهداشت و سلامت، آییننامهها و دستورالعملها، اسناد بالادستی (اسناد و مدارک دولتی) و ... موردبررسی قرار میگیرند تا عوامل مؤثر بر تحولات نظام سلامت در ایران شناسایی و تحلیل شود. برخی از منابع مورداستفاده در این پژوهش در جدول شماره 1 معرفی شدهاند.
جدول 1- برخی از منابع تاریخی مورداستفاده در پژوهش
| منبع | انتشار | نوع |
| راهنمای دانشکده پزشکی، دندانپزشکی، داروسازی، بیمارستانها و ... (حفیظی) | 1953 | دستاول |
| گزارش هیئت بررسی مسائل بهداشتی و درمانی کشور (رهنما و همکاران) | 1974 | دستاول |
| سلامت در جمهوری اسلامی ایران (مرندی و همکاران) | 2014 | دستاول |
| روشها و برنامهریزی کلی طرح تحول سلامت (وزارت بهداشت) | 2017 | دستاول |
| تاریخ پزشکی معاصر ایران: از تأسیس دارالفنون تا انقلاب اسلامی (هدایتی) | 2002 | دستدوم |
| تاریخ طب و طبابت در ایران (روستایی) | 2003 | دستدوم |
| مقاومت شکننده: تاریخ تحولات اجتماعی ایران (فوران) | 2013 | دستدوم |
| اقتصاد سیاسی ایران (کاتوزیان) | 2014 | دستدوم |
| تاریخ ایران مدرن (آبراهامیان) | 2015 | دستدوم |
| تاریخچه برنامهریزی توسعه در ایران (آل یاسین) | 2014 | دستدوم |
| برنامهریزی در ایران و چشمانداز آینده آن (توفیق) | 2013 | دستدوم |
| متن برنامههای عمرانی قبل از انقلاب اسلامی (برنامههای عمرانی اول تا پنجم) | 1977-1948 | اسناد بالادستی |
| متن برنامههای توسعه بعد از انقلاب اسلامی (برنامههای توسعه اول تا پنجم) | 2015-1989 | اسناد بالادستی |
| گزارشهای اجرا و عملکرد برنامههای عمرانی قبل از انقلاب (سازمان برنامه) | 1972-1959 | سوابق جاری |
| گزارشهای مربوط به برنامههای توسعه بعد از انقلاب (سازمان برنامهوبودجه) | 2015-1994 | سوابق جاری |
| مجموعه قوانین کشور (مرکز پژوهشهای مجلس شورای اسلامی) | 2015 | سوابق جاری |
یافتهها
الف. کارگزاران سیاست اجتماعی مرتبط با نظام سلامت
دولت: بعد از تشکیل دولت پهلوی در ایران (1304 ش.) حکومت مرکزی مسئول اصلی تدارک خدمات اجتماعی پایه، ازجمله سلامت شده است و تحولات نظام سلامت را در چارچوب برنامهها و سیاستهای دولتی میتوان تحلیل کرد. بعد از انقلاب نیز دولت تکفل ارائه خدمات اجتماعی را بر عهده گرفت و در اصول قانون اساسی صراحتاً بر آن تأکید کرد؛ بنابراین، نقش اصلی در این تحولات بر عهده دولت است. آرمان تجدد و دولتـملتسازی در دوره حکومت پهلوی (فوران، 2013) و گسترش عدالت اجتماعی بعد از انقلاب اسلامی 1357 و در دوره حکومت جمهوری اسلامی (دشمنگیر و همکاران، 2019؛ صفریشالی، 2016) که هسته اصلی برنامهها و سیاستهای اقتصادی، اجتماعی و فرهنگی بودهاند، توسط دولتها اتخاذ و پیگیری شدهاند. ایجاد زیرساختها و تدوین خطمشی و سیاستهای نظام سلامت کاملاً در اختیار دولتهای مستقر بوده است.
جامعه مدنی: سازمانهای غیردولتی (در سطوح ملی و بینالمللی)، انجمنهای محلی، سازمانهای مذهبی، خیریهها و جنبشهای اجتماعی را شامل میشود (جانسون، 2005). درزمینه بهداشت و سلامت بهغیراز بیمارستان و درمانگاههای وقفی و خیریهها، هرازگاهی جنبشهای اجتماعی رخ میداده و بر سیاست اجتماعی نیز تأثیرگذار بودهاند. ازجمله این جنبشها میتوان به تأسیس حزب توده در اوایل دهه 1320 اشاره کرد که درزمینه سیاست اجتماعی با شعار «کار برای همه، آموزش برای همه، بهداشت برای همه» این باور عمومی را جا انداخت که دولت به لحاظ اخلاقی مسئول فراهمکردن نیازهای اولیه و اساسی شهروندان است (آبراهامیان، 2015). نهضت ملیشدن نفت در اواخر دهه 1320 و اوایل دهه 1330 علاوه بر کوتاه کردن دست بیگانگان از منابع نفت ایران باعث شد تا درآمدهای زیادی نصیب دولت شود، هرچند بخش زیادی از این درآمد هزینه تقویت دیوانسالاری و ارتش حامی شاه و دربار شد (فوران، 2013)؛ اما تغییرات ملموسی را در تأسیس زیرساختهای بهداشت و درمان ایجاد کرد. قیام 15 خرداد 1342 در واکنش به اجرای سیاستهای انقلاب سفید علاوه بر اینکه دولت را به توجه به مقوله عدالت اجتماعی واداشت (در برنامههای چهارم و پنجم عمرانی به عدالت اجتماعی و توجه به روستاییان و عشایر اشاره شده است)؛ زمینه انقلاب سال 57 و دگرگونی حکومت مستقر و درنتیجه تغییر سیاستهای نظام سلامت را فراهم کرد. وقوع انقلاب اسلامی در سال 1375 علاوه بر دگرگون کردن حکومت، ایده و آرمان سیاست اجتماعی را بر محور برقراری و گسترش عدالت اجتماعی قرار داد و تغییرات ساختاری و محتوایی در نظام سلامت و سیاستهای آن متأثر از این تغییر نگرش است.
بخشخصوصی: به لحاظ نظری، خصوصیسازی در سیاست اجتماعی به دلایلی مانند کاهش هزینههای جمعیت تحت پوشش، وجود رقابت، کاهش هزینههای اداری و غیره دارای اهمیت است. توجه به این امر در برنامههای توسعه و سیاست سلامت ایران قبل از انقلاب برای اولین بار در برنامه چهارم عمرانی دیده شد و تا حدودی اجرایی شد و برنامه تعدیل اقتصادی و کاهش تصدیگری دولت در بخش سلامت در دستور کار قرار گرفت، اما به دلیل ناکامی برنامه پنجم (تجدیدنظر شده) در عمل و سپس وقوع انقلاب اسلامی به فراموشی سپرده شد (آلیاسین، 2013). از آنجا که بعد از انقلاب، دولت (وزارت بهداری) متولی تمام امور مربوط به خدمات بهداشت و درمان شد و اقتصادی دستوری و دولتی پیگرفته شد بخش خصوصی تقریباً بهطور کامل از عرصه خدمات سلامت کنار رفت. سپس، در اولین برنامه توسعه دوباره سیاست تعدیل اقتصادی و خصوصیسازی مطرح شد. سپردن بخشی از امور درمان و آموزش پزشکی به بخش خصوصی و اجرای طرح خودگردانی بیمارستانها بخشی از این فرایند است. بههرحال تا سال 1394 کمتر از یکسوم از فعالیتهای حوزه سلامت به بخش خصوصی واگذار گردیده است (وزارت بهداشت، درمان و آموزش پزشکی، 2017).
خانواده: یکی از کارگزاران سیاست اجتماعی خانواده است که البته نقش آن نسبت به گذشته کمرنگتر شده است؛ بهعبارتدیگر، امروزه تدارک رفاه اجتماعی به یک نظام پیچیدهتر و ترکیبیتر از گذشته تبدیل شده است و خانواده کمتر از گذشته خدمات رفاهی را ارائه میکند. با وجود بحثهای گستردهای که بین طرفداران رویکردهای رفاهی مختلف بر سر جایگاه و نقش خانواده در تدارک رفاه افراد وجود دارد؛ قبل از انقلاب، در ایران ارائه خدمات سلامت (بهخصوص بیمه) به افراد بر اساس موقعیت شغلی و محل سکونت سرپرست خانوار تعیین میشده است. نظامیان، کارمندان دولت و کارگران رسمی کارخانهها و صنایع و اعضای خانوادههای آنها، افراد ساکن شهرهای بزرگ (بهویژه تهران) و سپس مراکز استانها در اولویت دریافت خدمات بهداشتی و درمانی و بهبود شرایط محل زندگی و ... قرار داشتهاند (مرندی و همکاران، 2014، 7-356). ساکنان حاشیه شهرها، روستاییان، عشایر و افرادی که در استخدام رسمی دولت نبودهاند معمولاً بهرهای از خدمات سلامت نبرده و متکی به حمایتهای خانواده خویش بودهاند. بعد از انقلاب، با توجه به تلاش جهت گسترش عدالت اجتماعی، توجه به اقشار محروم و ضعیف جامعه (شامل حاشیهنشینان شهری، کارگران روزمزد و فصلی، روستاییان و عشایر و ساکنین شهرهای دورافتاده) در دستور کار قرار گرفت و بهنوعی دولت نقش حامی و تأمینکننده خدمات بهداشتی را بر عهده گرفت اما تأمین خدمات درمان کماکان بر اساس موقعیت شغلی و وضعیت اقتصادی خانوادهها تعیین میشود. طرحهایی از قبیل بیمه روستاییان و بیمه همگانی که در برنامه سوم توسعه بعد از انقلاب موردتوجه قرار گرفتند (برنامه سوم توسعه، 2000) طرحهایی بودند که در برنامه پنجم عمرانی هم به آنها توجه شده بود، هرچند در عمل توفیق چندانی نیافتند.
نهادهای بینالمللی: مؤسسههای چندجانبه نظیر بانک جهانی و صندوق بینالمللی پول؛ کمککنندگان بینالمللی؛ مؤسسههای سازمان ملل نظیر سازمان بهداشت جهانی، برنامه توسعه سازمان ملل، صندوق کودکان سازمان ملل و مؤسسه تحقیقات توسعه اجتماعی سازمان ملل ازجمله نهادهاییاند که اقدامات آنها به طور مستقیم و غیرمستقیم بر سیاستهای بهداشت و سلامت تأثیرگذارند (جانسون، 2005). شاخصترین نهاد درزمینه سلامت، سازمان جهانی بهداشت است که رابطه کاری ایران با آن از سال 1327 با تصویب قانون الحاق ایران به سازمان و تأسیس سازمان همکاری بهداشت بینالمللی در ایران در 1330 آغاز شده و با راهاندازی دفتر نمایندگی آن در سال 1363 در تهران افزایش یافت (وزارت بهداشت، درمان و آموزش پزشکی، 2017). توسعه برنامههای بهداشتی و رصد تغییرات آمارهای سلامت در ایران با راهنمایی و مشورت این سازمان انجام شده است. برنامه توسعه سازمان ملل از سال 1345 در ایران نمایندگی داشته و درزمینه رفع چالشهای مربوط به محیطزیست، کاهش تأثیر بلایای طبیعی بر توسعه اقتصادی و اجتماعی، قرار دادن مبارزه با بیماریهایی چون ایدز، سل و مالاریا در برنامهها و گفتگوهای توسعه ملی به ایران کمک کرده است. صندوق کودکان سازمان ملل متحد (یونیسف) که همکاری آن با وزارت بهداشت و درمان، در ارتباط با طرح واکسیناسیون عمومی و مبارزه با بیماریهای اسهال متمرکز بوده است. طبق نتایج پژوهش صفری فرامانی (2016) در بین کشورهای منطقه مدیترانه شرقی، ایران بیشترین همکاری تحقیقاتی و اجرایی را با این سازمان داشته است. ارتقای ارتباط با این نهاد و حمایت از مراکز تحقیقاتی همکار در ایران با تأکید بر اولویتهای بهداشتی کشور میتواند در حل مسائل نظام سلامت راهگشا باشد.
در این دوره همکاری یونیسف بهصورت ارائه خدمات مشاورهای از طریق کارشناسان فعالیتهای آموزشی، تهیه تجهیزات و حمایت مالی از طرحهای دولت بوده است. مهمترین اقدامات یونیسف در ایران کاهش میزان مرگومیر کودکان است که در سال 1988 با سه محور مهم شروع شد: 1) تسریع دو برنامه واکسیناسیون در استانهایی که سطح واکسیناسیون در آنها پائین است؛ 2) تسریع آموزش ماماهای دورهدیده؛ و 3) سازماندهی مبارزه ملی با بیماریهای اسهالی از طریق مایه درمانی خوراکی. از دیگر اقدامات یونیسف در ایران میتوان به ادامه حمایت از طرح واکسیناسیون همگانی و گسترش پوشش طرح مزبور در مناطقی که نیاز بیشتری به این حمایت دارند؛ مشارکت در بازسازی سیستمها و مراکز بهداشتی و مراکز آموزش بهورزی در مناطق جنگزده؛ کمک به پناهندگان افغانی مقیم ایران و ارائه خدمات به مادران و کودکان افغانی؛ ارائه کمکهای اضطراری به زلزلهزدگان 30 خرداد 1369 در استانهای زنجان و گیلان؛ فعالیتهای حمایتی درزمینه برنامهریزی ایمنی دوران بارداری و تنظیم خانواده؛ آموزش بهداشت در مورد بیماری ایدز و همکاری با وزارت بهداشت در افزایش آگاهی عمومی؛ تشویق مقامات ایرانی جهت پیوستن به کنوانسیون حقوق کودک و حمایت از برنامههای وزارت بهداشت، درمان و آموزش پزشکی درزمینه کنترل بیماریهای حاد تنفسی و ... اشاره کرد.
ب. عوامل زمینهای مؤثر بر سیاست سلامت
بر اساس تقسیمبندی لیشتر، برخی از عوامل زمینهای تأثیرگذار بر تحولات نظام سلامت در ایران تا سال 1394 را میتوان به شرح زیر برشمرد:
ب.1) عوامل موقعیتی:
تأسیس دارالفنون و تدریس طب نوین توسط پزشکان اروپایی که سرآغاز پزشکی نوین و تشکیل نظام سلامت در ایران است (رهنما و همکاران، 1974).
اپیدمیهای طاعون و وبا در منطقه خلیجفارس در دهه 1280 ش؛ که به شروع به کار قرنطینهها در بنادر جنوبی منجر شد و سرآغاز بسیاری از فعالیتهای بهداشتی در ایران بود (ندیم، 2010).
زلزله ویرانگر بجنورد و خرابیهای ناشی از آنکه منجر به تأسیس جمعیت شیر و خورشید سرخ ایران در سال 1301 شد (روستایی، 2013).
شیوع بیرویه بیماریهای آمیزشی (سوزاک، سیفلیس و آتشک) و واگیردار در اواخر دهه 1320 که وزارت کشور را واداشت تا در خرداد 1320 قانون طرز جلوگیری از بیماریهای آمیزشی و بیماریهای واگیردار را به تصویب مجلس شورای ملی برساند (مرندی، 2014).
حادثه فروریختن سقف سالن انتظار فرودگاه مهرآباد به دلیل ارتعاشات ناشی از سروصدای موتور جتهای غولپیکر در آذر 1352 که باعث تأسیس نظام فوریتهای پزشکی کشور با عنوان اورژانس 115 بهعنوان خدمات اورژانس پیشبیمارستانی ایران شد (مرندی، 2014).
وقوع انقلاب اسلامی ایران در سال 1357 که منجر به دگرگونی حکومت و تغییر رویه سیاستگذاری کلان در کشور شد که تأثیرات عمیقی بر سیاست سلامت در ایران گذاشت.
جنگ تحمیلی هشتساله عراق علیه ایران (67-1359) که طی آن بسیاری از زیرساختها و منابع نظام سلامت از بین رفت، جبران خسارات ناشی از آن تا سالها بعد انرژی و هزینه کشور را به خود اختصاص داد.
ب.2) عوامل ساختاری:
ضعف ساختاری دولت قاجار و عدم همراهی آن با آرمانهای انقلاب مشروطه که مانع از شکلگیری حقوق اجتماعی در ایران شد و پسازآن تأمین خدمات رفاهی پایه نه بهعنوان حق که بهعنوان لطف از سوی دولتها شناخته شد و طلب آن از سوی مردم پیگیری نشد.
آشفتگی وضعیت اقتصادی و سیاسی و شاخصهای اجتماعی بسیار ضعیف ازجمله، مرگومیر بسیار زیاد نوزادان، متوسط امید به زندگی کمتر از 30 سال، فقدان هرگونه امکانات بهداشتی و درمانی در سراسر کشور و نرخ بیسوادی معادل 95 درصد؛ که امکان هرگونه تحرک و پیشرفتی را در آغاز قرن بیستم از جامعه سلب میکرد.
تمرکز دولت پهلوی اول بر مدرنسازی کشور درزمینههای مختلف، ازجمله، تأسیس اداره کل بهداری و تأسیس دانشگاه تهران و دانشکده پزشکی که ساختارهای اداری و آموزشی نظام سلامت را شکل دادند.
تلاش دولت رضاشاه جهت تقویت پایههای حکومت خویش و دولتـملتسازی در ایران به هر قیمتی که همواره با محدودیتها و مقاومتهایی از درون جامعه روبهرو میشد.
ضعف زیرساختهای موردنیاز نظام سلامت در اکثر مناطق کشور که باعث شد تمرکز اصلی سیاستهای بهداشتی در دوره قبل از انقلاب به تأمین این زیرساختها نظیر راههای ارتباطی، آب آشامیدنی سالم، سیستم دفع فاضلاب بهداشتی، تأسیس بیمارستانها و درمانگاههای جدید و کارخانههای داروسازی معطوف شود.
نظام اقتصادی غیرصنعتی و مبتنی بر کشاورزی سنتی که بعداً به درآمدهای نفتی وابسته شد و به دولت رانتیر تبدیل گشت و تاکنون (1394) ادامه داشته است. در واقع، وابستگی سیاست اجتماعی به درآمدهای حاصل از فروش نفت یکی از محدودیتهای اصلی ثبات و توسعه پایدار نظام سلامت بوده است.
آشفتگی و سردرگمی در ساختار اداری نظام سلامت و تغییرات متعدد در سطوح مختلف سازمانی که منجر به اتلاف وقت و هزینه، موازیکاری، نیمهکاره رها کردن بسیاری از طرحها و عدم رفع برخی از مشکلات سلامت شده است. (تغییرات متعدد در ایجاد، حذف، ادغام و جداسازی نهادهای مرتبط با نظام سلامت در دهه 1350 و 1380 گواه این مدعاست).
پایین بودن سهم بهداشت از درآمدهای دولت و عدم تأمین منابع مالی کافی جهت اجرای طرحها و برنامههای بهداشتی و درمانی در زمان مقرر که در طی این 90 سال و در ده برنامه عمرانی و توسعه موردمطالعه به قوت خود باقی است.
تمرکز طرحها و اقدامات بهداشتی و درمانی در پایتخت و مراکز استانها که موجب دسترسی نابرابر به خدمات بهداشتی و درمانی شده است که تشدید این نابرابریها قبل از انقلاب منجر به بروز ناآرامیها و درنهایت بروز انقلاب شد و در دوره بعد از انقلاب با وجود تلاشها و اقدامات متعدد، هنوز در برخی از بخشهای نظام سلامت، ازجمله درمان و بیمه، نابرابری دیده میشود.
افزایش و کاهش جمعیت کشور در دورههایی بر سیاستهای سلامت تأثیرگذار بودهاند. بهعنوانمثال، در اوایل دهه 1350 به علت روند رو به رشد جمعیت سیاستهای کنترل جمعیت تحت عنوان «برنامه تحدید موالید» اتخاذ شد که با از پیروزی انقلاب اسلامی، توسط دولت موقت اجرای آن متوقف شد. سپس در پی افزایش جمعیت در اواخر دهه 1360 دوباره همان طرح با عنوان «برنامه تنظیم جمعیت و خانواده» در اوایل دهه 1370 تصویب و به اجرا گذاشته شد؛ و مجدداً در اوایل دهه 1390 به دلیل روند نزولی افزایش جمعیت و پیشبینی پیری جمعیت در دهههای آینده، اجرای آن متوقف شد.
ب.3) عوامل فرهنگی:
وجود طبیبان سنتی در جامعه ایران و عدم امکان نظارت بر کار آنان که منجر به تصویب قانون تصدیق طبابت در سال 1268 شد.
پایین بودن سطح سواد و آگاهی مردم همواره یکی از موانع اجرای صحیح سیاستها و برنامههای بهداشتی بوده است. مقاومت و عدم تمایل مردم به واکسیناسیون (مایهکوبی) آبله در زمان امیرکبیر (حکیمی، 1387، 42) نمونه شاخص تأثیر باورها و عقاید بر سیاست سلامت است. وجود همین مقاومت به شیوههای مختلف منجر به تصویب قانون مایهکوبی عمومی و اجباری در سال 1322 شده است که به دلیل شیوع برخی بیماریها ازجمله دیفتری ضروری میکرد. نباید از نظر دور داشت که سطح سواد در ایران حدود یکصد سال پیش بسیار پایین بوده است (نرخ بیسوادی 95 درصد)، سپس با گسترش آموزش و مدارس جدید رفتهرفته نرخ بیسوادی کاهش یافته است و این امر یکی از زمینههای اصلی پیشرفت سیاستهای بهداشتی اعلام شده است (رهنما و همکاران، 1974، 23).
میل به داشتن فرزندان زیاد (به ویژه فرزند پسر) بهعنوان یک مقوله فرهنگی و کاهش نرخ مرگومیر کودکان زیر پنجسال (درنتیجه اجرای واکسیناسیون و ارتقای نسبی سطح بهداشت) منجر به افزایش جمعیت در دو مقطع تاریخی شد. اولین بار در اوایل دهه 1350 که باعث شد سیاست تحدید موالید در برنامه پنجم عمرانی گنجانده شود؛ و همین طرح ده سال پس از پیروزی انقلاب با آگاهی مسئولان از افزایش بیرویه جمعیت، منجر به تصویب مجدد طرح کنترل جمعیت در برنامه اول توسعه شد.
باورهای دینی و مذهبی در مورد برخی از احکام پزشکی و درمانی موجب تغییر، اصلاح و یا حذف یک قانون یا سیاست بهداشتی و درمانی شده است. بهعنوانمثال در حوزه باروری (سقط جنین، اجاره رحم و غیره) و یا اهداء عضو افراد مرگ مغزی قانونگذار پس از استفتاء از علمای دین و تطبیق سیاستها با احکام شرعی اقدام به تدوین سیاست و اتخاذ تصمیم کردهاند.
سبک زندگی با توجه به تأثیر مستقیم بر جسم و روان افراد، با سیاستهای سلامت ارتباط مییابد. در دوره قبل از انقلاب به سبب نبود تغذیه مناسب و بهداشتی و بروز مشکلات ناشی از آن، سیاستهای نظام سلامت بیشتر بر گسترش بهداشت و بهبود تغذیه متمرکز بوده است و همین سیاست در برنامه سوم توسعه بعد از انقلاب نیز مورد تأکید قرار گرفته است. افزایش بیماریهای غیرواگیر نظیر سرطان، دیابت، چربی خون، اضافهوزن و ... نیز بیشتر به خاطر تغییر سبک زندگی و کاهش تحرک مردم است و تلاش برای آگاهسازی مردم جهت کاهش ابتلا به این بیماریها و تأمین هزینههای درمان جمعیت مبتلا به آنها حجم زیادی از منابع مالی و توان عملیاتی نظام سلامت را به خود اختصاص میدهد. افزایش مصدومان و تلفات جانی ناشی از حوادث جادهای نیز که بخشی از آن به ضعف فرهنگ صحیح رانندگی نسبت داده میشود، یکی دیگر از عوامل تدوین سیاستهای سلامت درزمینه پذیرش و بستری مصدومان حوادث جادهای (ماده 92 برنامه چهارم توسعه) و راهاندازی اورژانس هوایی (1379) بوده است.
ب.4) عوامل بینالمللی یا خارجی:
تدریس طب در دارالفنون و تشکیل مجالس صحیه و سپس واکسیناسیون و قرنطینه در ایران به همت پزشکان اروپایی و بهویژه فرانسوی انجام گرفت، بنابراین، شکلگیری نظام سلامت کنونی ایران ریشه در تلاشهای پزشکان خارجی دارد؛ همانطور که بخشی از ساختار قانونی و اداری نظام سلامت نیز به ابتکار و همت همین افراد شکل گرفته است.
اشغال ایران توسط متفقین تأثیرات منفی زیادی بر وضعیت معیشتی و بهداشتی مردم گذاشت و شیوع بیماریهای واگیر منجر به تصویب قانون مایهکوبی عمومی و اجباری در سال 1322 شد.
سازمان بهداشت جهانی بهعنوان یک نهاد بینالمللی نقش عمدهای در پیشرفت برنامههای بهداشتی در ایران داشته است. پیوستن ایران به این سازمان (1327) و تأسیس سازمان همکاری بهداشت بینالمللی در ایران (1330) کمک زیادی به گسترش بهداشت و مبارزه و کنترل بیماریهایی چون مالاریا، سل و آبله داشته است. (به نقش سایر نهادهای بینالمللی نظیر صندوق کودکان سازمان ملل متحد و برنامه توسعه سازمان ملل در ابتدای همین بخش اشاره شد).
اجرای اصل چهار ترومن در ایران (1330) و تأسیس «سازمان همکاری بهداشت» با همکاری وزارت بهداری یکی دیگر از عوامل خارجی مؤثر بر نظام سلامت در ایران است. این سازمان دارای شاخههای متعدد فعالیت بهداشتی از قبیل مهندسی بهداشت، پرستاری بهداشت، بهداشت مادر و کودک و غیره بود. توسعه بهداشت در روستاها و کنترل بیماری مالاریا از برنامههای موفق این طرح در ایران بود.
تهاجم عراق به ایران در سال 1359 و هشتسال جنگ تحمیلی علاوه بر اینکه باعث شد بسیاری از زیرساختهای بهداشت و درمان کشور از بین برود و یا آسیب ببیند، مانع از اجرای سیاستهای گسترش بهداشت در کشور شده و نادیده گرفتن افزایش جمعیت در دهه اول پس از انقلاب منجر به افزایش شدید به توسعه نیازهای بهداشتی و درمانی شد.
تحریمهای یکجانبه آمریکا از همان ابتدای پیروزی انقلاب اسلامی و سپس سایر تحریمهای بینالمللی به بهانههای مختلف، علاوه بر اینکه مانع از دستیابی به بخش زیادی از پیشرفتهای علمی و تکنولوژیکی در حوزه بهداشت و درمان شده است، در تأمین منابع و زیرساختهای موردنیاز نظام بهداشت نیز ایجاد خلل کرده است. البته، با تلاش و پشتکار محققان داخلی بسیاری از این موانع و محدودیتها برداشته شده و دانش بومی پزشکی توانسته بخشی از نیازهای داخلی را تأمین کند؛ اما درهرصورت، وجود تحریمهای گوناگون بر نظام سلامت تأثیرات منفی بر جای گذاشته است.
پ. پیامدهای نظام سلامت
در بخش انتهای مدل (شکل شماره 2) پیامدهای نظام سلامت بهعنوان خروجی مدل مطرح شده است. این پیامدها در سه مقطع تاریخی (زمان انقلاب مشروطه، دوره حکومت پهلوی و دوره حکومت جمهوری اسلامی) قابلبررسی است:
وضعیت بهداشت و سلامت مردم ایران در ابتدای قرن بیستم (1278 ش.) بسیار ناامیدکننده بوده است؛ بهطوری به تعبیر بهاریر (1971) ایران کشوری با 10 میلیون نفر جمعیت، مرگومیر بسیار زیاد نوزادان، متوسط امید به زندگی کمتر از 30 سال و فاقد هرگونه امکانات بهداشتی و درمانی در سراسر کشور بود. اگرچه انقلاب مشروطه این امیدواری را ایجاد کرد که بهبود نسبی در تأمین حقوق اجتماعی مردم ایجاد شود، اما این مهم از عهده دولت ضعیف و نامنظم قاجار برنمیآمد.
با تشکیل حکومت پهلوی و اقدام به ساخت زیربناهایی چون بیمارستان و درمانگاه و تأسیس دانشگاه گامهای مهمی در راستای بهبود وضعیت بهداشت و سلامت مردم برداشته شد اما به گواه مورخان درزمینه بهداشت و درمان توفیقی حاصل نشد. تمامی خدمات رفاهی و بهخصوص آموزش و بهداشت و تسهیلات عمومی در تهران و به میزان کمتری در چند شهر دیگر تمرکز یافته بود (کاتوزیان، 2014، 186) و درزمینه نوسازی بهداشت و درمان، بهاستثنای آبادان ـ شهر شرکت نفت ـ در سایر شهرکها اقدامات بسیار اندکی در بخشهای احداث فاضلاب، آب لولهکشی یا تأسیسات پزشکی انجام گرفت. نرخ مرگومیر کودکان همچنان بالا بود، بیماریهایی مانند اسهال، سرخک، تیفوس، مالاریا و سِل مهمترین عوامل مرگومیر [کودکان] بودند. حتی در پایتخت نیز شمار پزشکان ثبتشده کمتر از 40 نفر بود. سهم دیگر شهرها فقط ادارات بهداشت بود. خلاصه، حکومت رضاشاه در حوزه اساسی ـ بهداشت و سلامت عمومی ـ با شکست روبهرو شد (آبراهامیان، 2015، 8-166). گزارش مؤسسه پژوهشی موریسننودسن (1325) مبنی بر «نبودن لولهکشی آب در خانهها؛ کافی نبودن سازمان جلوگیری و رفع امراضی بومی؛ موجود نبودن وسایل لولهکشی برای فاضلاب شهرها و دفع فضولات بهطورکلی. درمجموع، موجودنبودن سادهترین وسایل بهداشت برای عامه و فقدان یک نقشه عمومی برای تربیت و تهیه پزشک و پرستار و کارمند لازم جهت بهداشت عمومی و نبودن وسایل لازم کار این قبیل اشخاص» نیز تأییدکننده این عدم موفقیت است (آلیاسین، 2014).
دولت پهلوی دوم در تداوم تجددسازی و گسترش دامنه نفوذ خود در جامعه به لحاظ سختافزاری و ایجاد ساختارهای اداری و زیربنایی نظام سلامت گامهای مهمی برداشت و چندین برنامه بهداشتی موفق ازجمله ریشهکنی مالاریا و آبله، طرح سپاهیان بهداشت را به اجرا گذاشت و با گسترش دانشکدههای پزشکی در استانهای مختلف به تقویت پایههای نظام سلامت پرداخت. نتیجه اقدامات نظام سلامت در دوره پهلوی دوم در شاخصهای اجتماعی و بهداشتی به صورت زیر گزارش شده است: «درحالیکه تولید ناخالص سرانه واقعی هر ایرانی در سال 1355 برابر 4976 دلار بود، نرخ باسوادی بزرگسالان زیر 50 درصد و امید به زندگی نیز کمتر از 55 سال بود، نرخ مرگومیر کودکان زیر پنجسال 126 نفر در هر هزار کودک و 67 درصد مردم از وضع سلامتی خود ابراز رضایت کردهاند (وزارت بهداشت و درمان، 2014).
اگرچه، ممکن است در مقایسه با وضعیت و شرایط کنونی ایران و بسیاری از کشورهای دیگر، شاخصهای فوق چندان مطلوب به نظر نرسد، اما در مقایسه با شرایط چند دهه قبل و در نظر گرفتن وضعیت اجتماعی و سیاسی ایران میتوان گفت که پیامدهای نظام سلامت قابلقبول بوده است. اما ایراد عمده و اساسی آن تداوم بیعدالتی بین مرکزـپیرامون و شهر و روستا است که باعث بروز مسائلی چون مهاجرتهای گسترده به شهرها و افزایش حاشیهنشینی و نیز بروز ناآرامیها و آشوبهای اجتماعی است. در نیمههای دهه 1350 تهران با جمعیتی کمتر از 20 درصد جمعیت کشور، بیش از 68 درصد کارمندان دولت؛ 82 درصد شرکتهای ثبتشده؛ 50 درصد از تولید صنعتی؛ 66 درصد از دانشجویان؛ 50 درصد پزشکان؛ 42 درصد از شمار تختهای بیمارستانی را در خود جای داده بود. در واقع، کسانی که در تهران زندگی میکردند از فرصت دسترسی بهتر به آموزش، امکانات بهداشتی، رسانهها، شغل و درآمد و همچنین دسترسی به فرایندهای تصمیمگیری برخوردار بودند. همین نابرابری در رابطه بین مراکز استانها و روستاها وجود داشت.
بعد از پیروزی انقلاب اسلامی تغییرات اساسی در ساختار نهاد سلامت و محتوای سیاستها با هدف رفع نابرابری و گسترش عدالت اجتماعی از همان ابتدای تصدی دولت موقت شروع شد. هرچند به دلیل شرایط جنگ تحمیلی توان دولتها در ارائه خدمات سلامت کاهش یافت، اما دولت تلاش کرد تا با استفاده از نهادهای انقلابی مانند جهاد سازندگی به گسترش عدالت اجتماعی سرعت دهد و این نهادها با فعالیتهای خود اقدام به اجرای پروژههایی مانند گسترش خدمات بهداشتی و درمانی، تأمین آب آشامیدنی، برق، راه، حمام و ... در روستاها کردند.
شاید بتوان سه دهه اخیر (از 1364 تا 1393) در نظام سلامت ایران را به ترتیب «دهه جهش»، «دهه ثبات» و «دهه گذار» نام گذاشت. در دهه اول که جهش باورنکردنی شاخصهای جمعیتی و سلامتی ایران رخ داده است، مهمترین تحول نظام سلامت به وقوع پیوست. در این دهه، ضمن استقرار موفقیتآمیز مراقبتهای اولیه سلامت (بخش اول زنجیره ارجاع)، با ادغام سامانه ارائه خدمات آموزش علوم پزشکی با نظام ارائه خدمات سلامت (در 1364)، وزارت بهداشت، درمان و آموزش پزشکی شکل گرفت. در هر استان حداقل یک دانشگاه علوم پزشکی و خدمات بهداشتی-درمانی تأسیس شد که ریاست دانشگاه، علاوه بر اداره امور آموزشی-پژوهشی علوم پزشکی، مسئولیت سلامت حوزه استحفاظی خود را نیز بر عهده گرفت. در این دوره آنچه احتمالاً زمینه ناپایداری نظام سلامت در دهههای بعدی را فراهم میکرد، عدم توجه به موضوعات زیرساختی همچون کیفیت و بهرهوری در بازسازی نظام و عدم توفیق در بهکارگیری صحیح و بهموقع فناوری اطلاعات و ارتباطات برای بازمهندسی و بهبود عملکرد فرایندهای اداری و فنی نظام بود (وزارت بهداشت، درمان و آموزش پزشکی، 2017، 90). در نهایت مجموع تلاشهای این دولت در راستای ارتقای سطح سلامت در جامعه کاهش چشمگیر بیماریهای واگیردار، کاهش میزان مرگومیر بهویژه در میان کودکان، سلامتی بیشتر آحاد جامعه، افزایش طول عمر و امید به زندگی در کشور دو دهه پس از پیروزی انقلاب اسلامی شد.
در گزارش وزارت بهداشت و درمان (2014) از عملکرد جمهوری اسلامی در حوزه سلامت آمده است: «در سال 1376 تولید ناخالص سرانه واقعی هر ایرانی 5222 دلار است، نرخ باسوادی به 5/74 درصد رسیده است، امید به زندگی 5/69 سال و نرخ مرگومیر کودکان زیر پنجسال 33 نفر در هر هزار کودک و 81 درصد مردم از وضع سلامتی خود ابراز رضایت کردهاند». تاج مزینانی (2012) نیز با بررسی تغییرات برخی شاخصهای سلامت به نتیجه مشابهی رسیده است: آمار نشان میدهد که از سال 1357 تا سال 1385 شاخص امید به زندگی از 57 به 71 سال، میزان مرگومیر نوزادان از 129 مورد در هر صدهزار تولد نوزاد زنده به 19 مورد، میزان مرگومیر مادران از 129 مورد در هر صدهزار تولد نوزاد زنده به 25 مورد و تعداد خانههای بهداشت از 1800 مورد به 17000 مورد رسیده است. به نظر وی اگرچه روند تغییر شاخصها بهبود وضعیت کشور را در یک دوره حدوداً 30 ساله نشان میدهد، اما با وجود این پیشرفتها، هنوز هم نظام بهداشتی کشور با مشکلات بزرگی روبهرو است که رفاه شهروندان را در حوزه بهداشت و سلامت به مخاطره میاندازد.
از آنجا که چالشهای کنونی نظام سلامت ایران همپوشانی بسیاری با مشکلاتی دارد که طبق گزارشها، نظام سلامت ایران در دهه 1360 و پسازآن در دهه 1370 داشته است؛ قاراخانی (2012) بدین نتیجه رسیده که در شرایط فعلی با وجود نیازهای اساسی نظام سلامت به مراقبتهای بهداشتی و درمانی با هدف پیشگیری و درمان، یکی از چالشهای اساسی افزایش سهم مردم در پرداخت هزینه سلامت است. در برنامه چهارم توسعه، سیاست دولت در جهت کاهش این سهم به دست کم 30 درصد مطرح شد؛ اما همین سیاست در برنامه پنجم توسعه نیز تکرار شد و مقرر شد دولت تا پایان برنامه پنجم این سهم را حداکثر به 30 درصد برساند. تکرار این سیاست در دو برنامه پنجساله توسعه، نمودی از ضعفها و چالشهای پایدار نظام سلامت بهویژه در رابطه با عدالت سلامت در ایران است (قاراخانی، 2012). از نظر صفری شالی (1395) نیز طی قریب به چهار دهه گذشته، سیاستهای اعمالشده در راستای عدالت اجتماعی در حوزه سلامت، بیشتر از اینکه پروسهای و مبتنی بر برنامهریزی مستمر و هدفمند باشد، حالت منقطع، پروژهای و قائم به فرد پیداکرده و هر دولتی برحسب شرایط روز و یا برداشت خاص خود از عدالت اجتماعی، آن را تعریف و اجرایی کرده است. ازاینرو، در هر یک از دولتهای پس از انقلاب و گفتمان سیاسی و اجتماعی مربوط به آنها، بازتعریف نوینی از مقولات مرتبط با حوزه سلامت را شاهد بودهایم که حاکی از رویکردهای متفاوت و گاهی متضاد دولتهای مختلف به این موضوع است؛ و این تغییر رویهها و رویکردهای متعدد چالشها و تهدیدات مهمی را پیش روی نظام سلامت قرار داده؛ بهگونهای که در برخی موارد توانایی بهرهگیری از نقاط قوت و فرصتهای موجود را از آن سلب کرده است.
به طور خلاصه، کارگزار اصلی سیاست سلامت در ایران از ابتدای تشکیل نظام سلامت تاکنون دولت بوده است و با وجود تغییر حکومت و تغییر چندین رئیس دولت در درون هر حکومت، نقش اصل همچنان در دست دولت است. جامعه مدنی، با وجود ایفای نقش در چند مقطع، آنچنان نقشی در تغییر رویه و رویکرد نظام سلامت نداشته است. بخش خصوصی نیز بهجز ایفای نقش مجری سیاستها، عملاً نقش مؤثری در اتخاذ سایستها و رویکردهای کلان نظام سلامت ایفا نکرده است. نهاد خانواده نسبت به قبل نقش حمایتی کمتری از فرد برعهده دارد، اما طرحهای حمایت از خانواده و مبتنی بر ارائه خدمات به آن چندان موفق نبوده است. در واقع، نهتنها نهاد خانواده آنچنان تقویت نشده است که بتواند باری از دوش نظام سلامت بردارد بلکه خود به حمایت و کمک این نظام نیازمند است. بعد از نقش دولت، شاید نهادهای بینالمللی را بتوان کارگزار مؤثرتری در حوزه سیاستهای اتخاذ شده و اقدامات انجامگرفته در نظام سلامت در ایران قلمداد کرد. باید توجه داشت که اقدامات و تلاشهای کارگزاران فوق، مقید به عوامل و شرایط زمینهای است که کنترل و تغییر برخی از آنها از عهده این کارگزاران بر نمیآمده است. ویژگیهای ساختاری دولت و اقتصاد در ایران، ویژگیهای فرهنگی، عوامل و رویدادهای موقعیتی و عوامل خارجی (بینالمللی) در موفقیت یا عدم موفقیت تلاشها و اقدامات کارگزاران فوق نقش تعیینکنندهای داشتهاند. سرانجام، نتیجه یک قرن تکاپو و تلاش در استقرار و ارائه خدمت نظام سلامت در ایران در قالب تغییرات اساسی در شاخصهای سلامت و ارتقای وضعیت بهداشتی و سلامت مردم نسبت به ابتدای قرن (سال 1300 ش.) مشهود است، هرچند با توجه به پیشینه تاریخی و اقتصادی و فرهنگی ایران با وضعیت مطلوب فاصله وجود دارد.
بحث
در حوزه سلامت، کنشگران و عاملان نهادی مختلفی وجود دارند که دارای نقشها، مسئولیتها، ظرفیتها، ارتباطات و قواعد و مشوقهایی هستند که با توجه به فرصتها و محدودیتهای موجود ایفای نقش میکنند و بر پیامدهای نظام سلامت تأثیر میگذارند و خود این عوامل تحتتأثیر عوامل دیگری هستند که از درون خود عرصه کنش (نظام سلامت) سرچشمه نمیگیرند، بلکه توسط بستر نهادیِ کلی که آن را در بر گرفته است، ایجاد شدهاند.
طبق یافتههای تحقیق، در ایران نهاد سیاست نقش اصلی را در تدوین سیاستهای سلامت و تعیین مسیر حرکت آن داشته است. به همین دلیل، در سند چشمانداز 20 ساله توسعه کشور (مصوب 1382)، جامعه ایرانی، جامعهای برخوردار از سلامت، امنیت غذایی، محیطزیست مطلوب و نهاد مستحکم خانواده و دارای توزیع عادلانه درآمد و منابع، فرصتهای برابر، رفاه و تأمین اجتماعی کارآمد با سطح کمی و کیفی بالای زندگی معرفی شده است؛ اما نظام ارائه خدمات سلامت ایران در قبال این تکلیف قانونی پاسخگوی خوبی نبوده و به تغییر بنیادی نیاز دارد. بسیاری از بیماران، پزشکان، پرستاران، کارکنان و مدیران شاغل در حوزه سلامت اعتقاد دارند که اساساً آن خدماتی که مورد انتظار است، ارائه نمیشوند. بین نظام ارائه خدمات موجود و نظامی که باید وجود داشته باشد تنها یک تفاوت گذرا و قابلاغماض موجود نیست، بلکه یک شکاف عمیق وجود دارد. این پژوهش با هدف بررسی دلایل زمینهای و تاریخی این شکاف به انجام رسید.
طبق یافتههای تحقیق، ویژگیهای اصلی نهاد سیاست (دولت) در ایران، همچون وابستگی به درآمد نفت (دولت رانتیر)، تسلط گسترده آن بر اقتصاد و نقش تعیینکننده آن در برنامهریزیهای کلان حکایت از نقش پررنگ نهاد سیاست در نظام سلامت ایران دارد. بعد از نظام سیاست، عامل اقتصاد بر تغییرات نظام سلامت تأثیر بیشتری داشته است. وابستگی دولت به درآمدهای حاصل از فروش نفت و نوسانات قیمت نفت در مقاطع تاریخی گوناگون بر توسعه زیرساختهای نظام سلامت و اجرای برنامههای بهداشتی و درمانی تأثیر مستقیم داشته است. هرچند، نهاد سیاست و تصمیمگیری و خواست آن است که منابع مالی تحصیلشده را در چه زمینهای و چگونه هزینه کند. ویژگیهای اجتماعی از قبیل نرخ باسوادی، نرخ رشد جمعیت، مهاجرت، اشتغال و ... بهنوبه خود بر اتخاذ سیاستهای بهداشتی و درمانی تأثیرگذار بودهاند که نهایتاً نهاد سیاست با در نظر داشتن عوامل اقتصادی مبادرت به اتخاذ تصمیم کرده است. عوامل فرهنگی نیز بر سیاستها و قوانین مرتبط با بهداشت و درمان تأثیرگذارند که ممکن است در کشوری دیگر یا در زمانی دیگر سیاستهایی کاملاً برعکس آنها در پیش گرفته شوند.
نقشآفرینی سایر کنشگران و کارگزاران حوزه سلامت نیز وابسته به تصمیمات و جهتگیریهای دولت است. به همین دلیل، این نهاد جهت تدوین سیاستهای بهتر و هموار کردن مسیر برقراری عدالت اجتماعی نیازمند توجه جدیتر به عناصر جامعه مدنی، تغییرات خانوادهها و سپردن امور به بخش خصوصی است و در این راه تعامل با نهادهای بینالمللی و استفاده از تجارب آنها بهخصوص درزمینه بهداشت بسیار مؤثر ضروری خواهد بود.
بهعنوان نکته پایانی، موضوعی چون «سیاست سلامت» از آنجا که از یکسو با بیشتر جنبههای زندگی اجتماعی و فردی آحاد جامعه ارتباط دارد و از سوی دیگر، تحتتأثیر زمینههای سیاسی، اقتصادی، اجتماعی و فرهنگی و حتی شرایط خارجی و بینالمللی قرار دارد، دارای پهنهای بهمراتب گسترده و وسیع است، در کار پژوهشی در این حوزه احساس میشود که حجم زیادی از مطالب گفته نشده وجود دارد که آوردن آنها در تحقیق به حجیم شدن پژوهش میانجامد و اشارهنکردن به آنها ممکن است به از دست رفتن بخشی از اطلاعات منجر شود. همچنین، وجود منابع متعدد و پراکنده در رابطه با آمار و ارقام و دادههای بخش سلامت در ایران که در برخی موارد اطلاعات متفاوت و گاه متناقضی ارائه میدهند و همه آنها قابل استناد نیستند، باعث میشود در جمعآوری دادهها از منابع موثق و شناخته شده و رسمی بیشتر استفاده شود و در خود همین منابع داده رسمی نیز تفاوتها و گاه تناقضاتی وجود دارد که تلاش شده است دادههایی مورد استناد قرار گیرند که با واقعیات جامعه همخوانی بیشتری داشته باشند. از اینرو، لازم است یک مرکز و منبع مشخص و تخصصی، به گردآوری، تحلیل و انتشار دادههای مربوط به همه حوزهها و شاخصهای بهداشت و سلامت بپردازد.
ملاحظات اخلاقی
مشارکت نویسندگان
همه نویسندگان در طراحی، اجرا و نگارش تمام بخشهای این مقاله مشارکت داشتهاند.
منابع مالی
این مقاله بخشی از پایاننامه دکتر هادی عبداللهتبار با عنوان «تحول سیاستگذاری سلامت در ایران (2015-1925)» است که در گروه رفاه اجتماعی در دانشکده علوم اجتماعی دانشگاه علامه طباطبائی به راهنمایی دکتر حمیرا سجادی و مشاوره دکتر عزتالله سامآرام و دکتر علیاکبر تاجمزینانی به انجام رسیده است.
تضاد منافع
بنا به اظهار نویسندگان، هیچ تضاد منافعی در این مقاله وجود ندارد.
پایبندی به اصول اخلاق تحقیق
در این مقاله، همه حقوق مربوط به مراجع ذکرشده و منابع با دقت فهرست شدهاند.
منابع:
Abrahamian, Yervand (2015). Modern History of Iran, Translated by Mohammad Ibrahim Fatahi, 11th Edition, Tehran: Ney Publication. (in Persian)
Afrakhteh, H. (2019). The Role of Mental Structures in the Realization of Iran’s Development Plans, Quarterly Journal of Interdisciplinary Studies in the Humanities, 11 (3), 74-49. doi: 10.22035 / isih.2019.3371.3608. (in Persian)
Alcac, P; May, M., And Rawlingson, K. (2012). Social Policy Reference Book (Volumes I and II), translated by Ali-Akbar Taj Mazinani, Mohsen Ghasemi and Morteza Ghelich, Tehran: Imam Sadiq University Press. (in Persian)
Al-E Yaseen, Ahmad (2013). History of Development Planning in Iran, Tehran: Samar Publications. (in Persian)
Baker, T. L. (2010). How to conduct social research, translated by Houshang Nayebi, fourth edition, Tehran: Ney Publishing. (in Persian)
Bresnen, M., Hodgson, D. and Bailey, s., Hyde, P. and Hassard, J. (2014). The institutional and organizational context for National Health Service management, Health Services and Delivery Research, 2(14), 19-35.
Buse, K., Mays, N., and Walt, G. (2005). Making Health Policy, Berkshire, Open University Press.
Delforoz, M. (2014). Government and Economic Development, Political Economy of Development in Iran and Developmentalist Governments, Tehran: Agah Publications. (in Persian)
Doshmangir, L., Bazyar, M., Majdzadeh, R. and Takian, A. (2019). So Near, So Far: Four Decades of Health Policy Reforms in Iran, Achievements and Challenges, Arch Iran Med, 22(10), 592-605.
Foran, J. (2013). Fragile Resistance: History of Social Developments in Iran, from Safavid to the years after the Islamic Revolution, translated by Ahmad Tadayon, fourteenth edition, Tehran: Rasa Cultural Services Institute. (in Persian)
Health Council of the Program and Budget Organization (1998). Performance and explanation of the current situation and orientations of the health sector, Tehran. Program and budget organization. (in Persian)
Izadi, P; Hadiani, Z; Haji Nejad, AS; & Qhaderi, J. (2017). Explaining and Presenting a Culture-Centered Urban Reconstruction Model with Emphasis on Institutional Approach, Quarterly Journal of Interdisciplinary Studies in Humanities, 9 (2), 187-163. doi: 10.22035 / isih.2017.1780.2364. (in Persian)
Johnson, A. (2005). European Welfare State and Supranational Governance of Social Policy, New York: Palgrave Macmillan.
Katouzian, Mohammad Ali (2014). Political Economy of Iran, from Constitutional Revolution to Reza Shah, Translation by Mohammad Reza Feizi and Kambiz Azizi, 20th Edition, Tehran: Markaz Publication. (in Persian)
Leichter, H. (1979). A Comparative Approach to Policy Analysis: Health Care Policy in Four Nations, Cambridge: Cambridge University Press.
Marandi, Alireza, Azizi, Fareydoun, Larijani, Baqher, Jamshidi, Hamid Reza and colleagues (2014). Health in the Islamic Republic of Iran (Volume II), Tehran: Publication of the Ministry of Health and Medical Education. (in Persian)
Marduk Rouhani, A. (2014). The evolution of higher education policy in the last three decades in Iran, PhD thesis in Social Welfare, Faculty of Social Sciences, Allameh Tabatabai University. (in Persian)
Ministry of Health and Medical Education (2014). Health, reducing entrepreneurship, increasing services, (Khatami government record), Tehran: Iran Newspaper Publishing Institute. (in Persian)
Ministry of Health and Medical Education (2017). Methods and general planning of the health system transformation plan, Tehran: Deputy Minister of Health, Ministry of Health, Treatment and Medical Education. (in Persian)
Nadim, A. (2010). History of Public Health in Iran, Tehran: Tehran University of Medical Sciences, School of Health. (in Persian)
Peykanpoor, M., Ismaili, S, Yousefi, N., Aryaee Nejad, A. And Rasekh, H. (2018). A Review of the Achievements and Challenges of the Iranian Health System Transformation Plan, Payesh Journal, 7 (5), 494-481. http://payeshjournal.ir/article-1-21-fa.html. (in Persian)
Qarakhani, M. (2011). Analysis of Social Policy in Iran, from 1981 to 2009, (PhD Thesis in Political Sociology), Faculty of Humanities, Tarbiat Modares University, Tehran, Iran. (in Persian)
Qarakhani, M. (2012). Government and Health Policy in Iran, in Social Sciences Quarterly, 20 (61), 258-213. doi: 10.22054 / qjss.2013.9802. (in Persian)
Rahnama, M., Razavi, T.; Ziyaei, M., Shefaee, A. And Farman, M. (1974). Report of the Board of Review of Health and Medical Issues, Tehran: Imperial Organization of Social Services. (in Persian)
Roustaee, M. (2013). History of Medicine in Iran (from the Qajar period to the end of Reza Shah Era), Volume I, Tehran: Publications of the Documents and National Library of the Islamic Republic of Iran. (in Persian)
Safari Faramani, R., Akbarin, H., Haqh doost, A., Beygzadeh, A. Takian, A., Malekzadeh, R.and Sharifi, H. (2016). Lessons learned from World Health Organization partner centers in Iran; Analysis of the current situation, explanation of problems and solutions, Iranian Journal of Epidemiology; 12 (1), 61-51. http://irje.tums.ac.ir/article-1-5494-fa.html. (in Persian)
Safari Shali, R. (1395). Discourse of Justice of Post-Revolutionary Governments in the Field of Health, Quarterly Journal of Strategic Studies, 19 (74), 114-89. http://quarterly.risstudies.org/article_44234.html. (in Persian)
Sajjadi, H., Vameqhi, M. And Madani Qhahfarkhi, S. (2009). Social justice and children’s health in Iran (in the framework of the model of social determinants of health of the World Health Organization), in Social Welfare Quarterly, 9 (35), 137-89. http://refahj.uswr.ac.ir/article-1-546-fa.html. (in Persian)
Speaker, p. (2013). Social Policy Issues and Approaches, translated by Hamid Reza Malek Mohammadi, Tehran: Imam Sadiq University Press. (in Persian)
Walt G, Gilson L. (1994). Reforming the health sector in developing countries: the central role of policy analysis. Health Policy and Planning 9: 353–70.
Afrakhteh, H. (2019). The Role of Mental Structures in the Realization of Iran’s Development Plans, Quarterly Journal of Interdisciplinary Studies in the Humanities, 11 (3), 74-49. doi: 10.22035 / isih.2019.3371.3608. (in Persian)
Alcac, P; May, M., And Rawlingson, K. (2012). Social Policy Reference Book (Volumes I and II), translated by Ali-Akbar Taj Mazinani, Mohsen Ghasemi and Morteza Ghelich, Tehran: Imam Sadiq University Press. (in Persian)
Al-E Yaseen, Ahmad (2013). History of Development Planning in Iran, Tehran: Samar Publications. (in Persian)
Baker, T. L. (2010). How to conduct social research, translated by Houshang Nayebi, fourth edition, Tehran: Ney Publishing. (in Persian)
Bresnen, M., Hodgson, D. and Bailey, s., Hyde, P. and Hassard, J. (2014). The institutional and organizational context for National Health Service management, Health Services and Delivery Research, 2(14), 19-35.
Buse, K., Mays, N., and Walt, G. (2005). Making Health Policy, Berkshire, Open University Press.
Delforoz, M. (2014). Government and Economic Development, Political Economy of Development in Iran and Developmentalist Governments, Tehran: Agah Publications. (in Persian)
Doshmangir, L., Bazyar, M., Majdzadeh, R. and Takian, A. (2019). So Near, So Far: Four Decades of Health Policy Reforms in Iran, Achievements and Challenges, Arch Iran Med, 22(10), 592-605.
Foran, J. (2013). Fragile Resistance: History of Social Developments in Iran, from Safavid to the years after the Islamic Revolution, translated by Ahmad Tadayon, fourteenth edition, Tehran: Rasa Cultural Services Institute. (in Persian)
Health Council of the Program and Budget Organization (1998). Performance and explanation of the current situation and orientations of the health sector, Tehran. Program and budget organization. (in Persian)
Izadi, P; Hadiani, Z; Haji Nejad, AS; & Qhaderi, J. (2017). Explaining and Presenting a Culture-Centered Urban Reconstruction Model with Emphasis on Institutional Approach, Quarterly Journal of Interdisciplinary Studies in Humanities, 9 (2), 187-163. doi: 10.22035 / isih.2017.1780.2364. (in Persian)
Johnson, A. (2005). European Welfare State and Supranational Governance of Social Policy, New York: Palgrave Macmillan.
Katouzian, Mohammad Ali (2014). Political Economy of Iran, from Constitutional Revolution to Reza Shah, Translation by Mohammad Reza Feizi and Kambiz Azizi, 20th Edition, Tehran: Markaz Publication. (in Persian)
Leichter, H. (1979). A Comparative Approach to Policy Analysis: Health Care Policy in Four Nations, Cambridge: Cambridge University Press.
Marandi, Alireza, Azizi, Fareydoun, Larijani, Baqher, Jamshidi, Hamid Reza and colleagues (2014). Health in the Islamic Republic of Iran (Volume II), Tehran: Publication of the Ministry of Health and Medical Education. (in Persian)
Marduk Rouhani, A. (2014). The evolution of higher education policy in the last three decades in Iran, PhD thesis in Social Welfare, Faculty of Social Sciences, Allameh Tabatabai University. (in Persian)
Ministry of Health and Medical Education (2014). Health, reducing entrepreneurship, increasing services, (Khatami government record), Tehran: Iran Newspaper Publishing Institute. (in Persian)
Ministry of Health and Medical Education (2017). Methods and general planning of the health system transformation plan, Tehran: Deputy Minister of Health, Ministry of Health, Treatment and Medical Education. (in Persian)
Nadim, A. (2010). History of Public Health in Iran, Tehran: Tehran University of Medical Sciences, School of Health. (in Persian)
Peykanpoor, M., Ismaili, S, Yousefi, N., Aryaee Nejad, A. And Rasekh, H. (2018). A Review of the Achievements and Challenges of the Iranian Health System Transformation Plan, Payesh Journal, 7 (5), 494-481. http://payeshjournal.ir/article-1-21-fa.html. (in Persian)
Qarakhani, M. (2011). Analysis of Social Policy in Iran, from 1981 to 2009, (PhD Thesis in Political Sociology), Faculty of Humanities, Tarbiat Modares University, Tehran, Iran. (in Persian)
Qarakhani, M. (2012). Government and Health Policy in Iran, in Social Sciences Quarterly, 20 (61), 258-213. doi: 10.22054 / qjss.2013.9802. (in Persian)
Rahnama, M., Razavi, T.; Ziyaei, M., Shefaee, A. And Farman, M. (1974). Report of the Board of Review of Health and Medical Issues, Tehran: Imperial Organization of Social Services. (in Persian)
Roustaee, M. (2013). History of Medicine in Iran (from the Qajar period to the end of Reza Shah Era), Volume I, Tehran: Publications of the Documents and National Library of the Islamic Republic of Iran. (in Persian)
Safari Faramani, R., Akbarin, H., Haqh doost, A., Beygzadeh, A. Takian, A., Malekzadeh, R.and Sharifi, H. (2016). Lessons learned from World Health Organization partner centers in Iran; Analysis of the current situation, explanation of problems and solutions, Iranian Journal of Epidemiology; 12 (1), 61-51. http://irje.tums.ac.ir/article-1-5494-fa.html. (in Persian)
Safari Shali, R. (1395). Discourse of Justice of Post-Revolutionary Governments in the Field of Health, Quarterly Journal of Strategic Studies, 19 (74), 114-89. http://quarterly.risstudies.org/article_44234.html. (in Persian)
Sajjadi, H., Vameqhi, M. And Madani Qhahfarkhi, S. (2009). Social justice and children’s health in Iran (in the framework of the model of social determinants of health of the World Health Organization), in Social Welfare Quarterly, 9 (35), 137-89. http://refahj.uswr.ac.ir/article-1-546-fa.html. (in Persian)
Speaker, p. (2013). Social Policy Issues and Approaches, translated by Hamid Reza Malek Mohammadi, Tehran: Imam Sadiq University Press. (in Persian)
Walt G, Gilson L. (1994). Reforming the health sector in developing countries: the central role of policy analysis. Health Policy and Planning 9: 353–70.
نوع مطالعه: اصیل |
موضوع مقاله:
سلامت اجتماعی
دریافت: 1399/9/4 | پذیرش: 1400/3/12 | انتشار: 1400/6/23
دریافت: 1399/9/4 | پذیرش: 1400/3/12 | انتشار: 1400/6/23
ارسال پیام به نویسنده مسئول
| بازنشر اطلاعات | |
 |
این مقاله تحت شرایط Creative Commons Attribution-NonCommercial 4.0 International License قابل بازنشر است. |







